Propuesta de algoritmo para la gestión de efectos adversos
El ácido hialurónico (AH) inyectable es considerado como el tratamiento gold standard en la corrección estética de las arrugas, pérdida del contorno y restauración del volumen facial. Sin embargo, se espera que, como consecuencia del mayor numero de tratamientos que se realizan con AH y a pacientes a veces con comorbilidades, las reacciones adversas –a veces graves–, tiendan a aumentar. En estos casos, la hialurodinasa se convierte en una herramienta fundamental para el médico estético.
Por la Dra. Paloma Tejero
Aunque los rellenos a base de ácido hialurónico se definen como materiales temporales, la realidad es que, debido a las modificaciones tecnológicas que se realizan en su molécula, pero también a las características del receptor, su permanencia –que no su efecto estético– en los tejidos puede durar años.
Los resultados no deseados pueden ser leves (sobrecorrección y asimetrías, efecto Tyndall, pequeñas pápulas o sobreelevaciones, edema transitorio…); en ocasiones pueden producirse efectos que podríamos clasificar como moderados (nódulos que permanecen, granulomas, infección, edema intermitente…) y, afortunadamente, solo de forma excepcional pueden aparecer complicaciones graves como isquemia, necrosis e incluso ceguera. Estos son casos de emergencia, que implican la necesidad de actuar de inmediato para evitar consecuencias graves e irreversibles.
Necesitamos conocer los diferentes tipos de material de rellenos a base de AH, sus características, la forma de aplicarlos, etc., así como conocer muy bien a nuestros pacientes y saber si tienen algo que aumente su susceptibilidad a una reacción adversa (la importancia del diagnóstico, la anatomía…). Pero también es importante tener a nuestro alcance y conocer el uso de la herramienta indispensable para tratar estos problemas: la hialuronidasa (AHasa).
El médico estético tiene que estar preparado para intervenir de inmediato con eficacia y seguridad. Su carro de emergencia tendría que estar equipado con el material necesario, en el que debe incluirse un vial de hialuronidasa, que en España hoy solo es posible obtener mediante formulación magistral. Debemos pedirlo bajo receta y, generalmente, solicitamos viales de 150-1000 unidades, que se presentan liofilizados para su reconstrucción con suero fisiológico.
La hialuronidasa (AHasa) es indispensable para el médico estético, que debe tenerla al alcance para poder gestionar las complicaciones. El objetivo de este artículo es presentar un algoritmo fácil de utilizar y recordar para iniciarse en su manejo ante un efecto adverso tras la inyección de ácido hialurónico
El objetivo de este artículo es presentar un algoritmo fácil de utilizar y recordar para iniciarse en el manejo de hialurodinasa ante un efecto adverso tras la inyección de ácido hialurónico.
Propiedades físicas y papel fisiológico
La hialuronidasa (Ahasa) es una enzima proteica que modifica la permeabilidad del tejido conectivo mediante la hidrólisis del ácido hialurónico, que es un polisacárido de la sustancia intercelular del tejido conectivo y otros tejidos especializados, como el cordón umbilical o el humor vítreo.
La Ahasa es una enzima que hidroliza el AH mediante la escisión de enlaces glicosídicos de AH, principalmente separando la unión entre el C1 de la molécula de la glucosamina y el C4 del ácido glucurónico y, en cierta medida, otros mucopolisacáridos ácidos del tejido conectivo.
A nivel fisiológico, la hialuronidasa puede ser considerada como un agente regulador en la homeostasis y el metabolismo del AH3.
En los seres humanos se han identificado seis hialurodinasas (HYAL 1, 2, 3 y 4, HYAL P1 y PH 20).
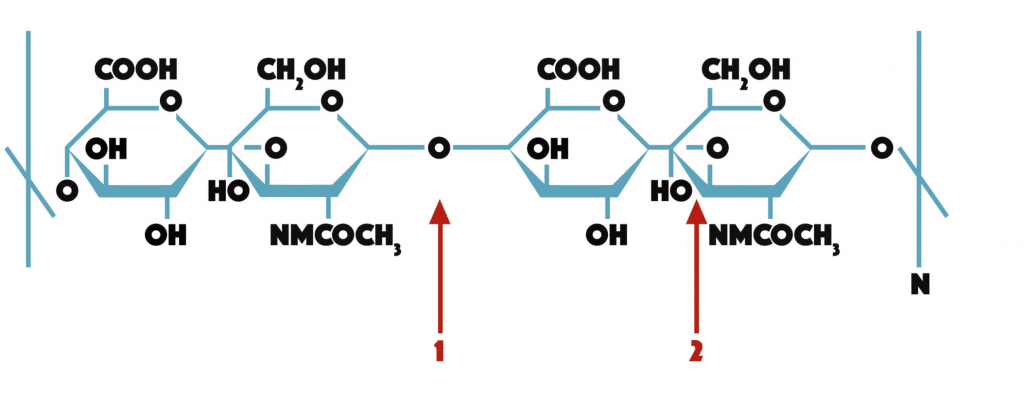
A nivel farmacológico puede obtenerse de origen animal; la tendencia actual y que ofrece más seguridad es la que se obtiene por biotecnología a partir de células de ovario de hámster chino, en las que se ha introducido el fragmento de ADN humano que codifica un fragmento soluble de hialuronidasa humana.
Uso clínico y beneficios terapéuticos
En el momento actual, la Administración de Medicamentos y Alimentos de EE.UU. (Food and Drug Administration, FDA) solo aprueba tres indicaciones para el uso médico de la hialuronidasa:
- Como coadyuvante para aumentar la absorción y difusión de otras drogas inyectadas. En la práctica clínica es comúnmente utilizado en el bloque anestesia retrobulbar en cirugía oftálmica.
- En la hipodermoclisis, sobre todo en niños y ancianos.
- Para mejorar la reabsorción de agentes radiopacos en urografía subcutánea, especialmente en niños y adultos jóvenes cuando la administración intravenosa no se pueda realizar.
En la UE, además, se añadió su uso para ayudar a la reabsorción de hematomas subcutáneos.
Sabemos que hay otros usos clínicos y sirve para el abordaje de ciertas patologías tumorales o tratamiento de fibrosis pulmonar tras infecciones víricas como gripe o COVID, pero están aún en fase de estudio. Y, por supuesto, desde diversas sociedades científicas, como la SEME, estamos luchando por conseguir que se comercialice tras autorización en la AGEMED y que se reconozca su uso en el tratamiento de los efectos adversos del ácido hialurónico.
La FDA solo aprueba tres indicaciones de la hialurodinasa y en la UE se añadió una cuarta. Por supuesto, desde diversas sociedades científicas como la SEME se está luchando para que se reconozca su uso ante los efectos adversos del AH
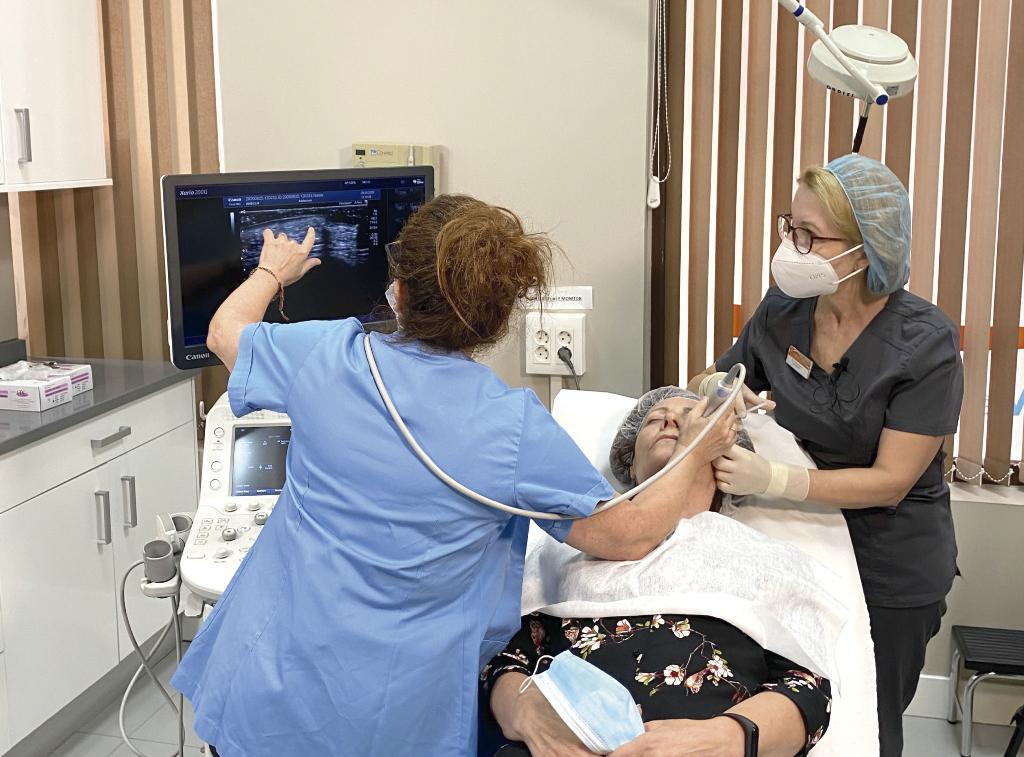
En las jornadas de la AMECLM, que se celebraron online en octubre del pasado año, pudo verse el taller que, junto a la Dra. Bordegaray, realizamos para presentar las diferentes necesidades de tratamiento que pueden presentarse y mostrar cómo la ecografía es una valiosísima ayuda a la hora del diagnóstico y el tratamiento.
Precauciones con su uso
La hialuronidasa es antigénica y sabemos además que tiene reacción cruzada con los venenos de himenópteros, dato a considerar en la historia clínica. Es obligado en la resolución de efectos adversos, si son leves o moderados que no requieren inmediatez, realizar un test preliminar de hipersensibilidad a la hialuronidasa inyectando, por vía intradérmica, 3 U (0,02 ml) de una solución de hialuronidasa de 150 U/ml. La reacción positiva consiste en un habón con seudópodos que aparece a los 5 minutos y que se mantiene durante 20-30 minutos con hipersensibilidad local. La vasodilatación local o el eritema no se consideran una reacción positiva.
No se debe administrar a pacientes que sean alérgicos a esta sustancia, ni durante el embarazo o la lactancia. La hialuronidasa no se debe administrar por vía intravenosa, ya que es rápidamente desactivada.
No se debe administrar en las proximidades de un área infectada, sobre la córnea ni tampoco para reducir la inflamación subsiguiente a la picadura de un insecto.
Se han observado reacciones alérgicas, representadas por urticaria y angioedema, en menos del 0,1 % de los
pacientes tratados. Los casos de hipersensibilidad a la hialuronidasa deben ser tratados de acuerdo a su gravedad.
Hay que conocer que algunos medicamentos como la furosemida, epinefrina, benzodiazepinas (BZD), heparina y fenitoína son incompatibles con la hialuronidasa y que pacientes que toman salicilatos, corticosteroides, estrógenos, hormonas adrenocorticotrópicas y antihistamínicos pueden requerir dosis más altas de esta, ya que estos medicamentos parecen aumentar la resistencia de los tejidos a los efectos de la hialuronidasa.
Es muy importante descartar la presencia de infección en la zona a tratar antes de proceder a inyectarla, debido al riesgo de diseminación de la infección.
La malignidad local también se considera como una contraindicación para el uso de la hialuronidasa.
Esta sustancia se clasifica como un medicamento de categoría C durante el embarazo.
Propuesta de utilización
Antes de analizar la propuesta de utilización de la hialurodinasa en la resolución de efectos adversos tras inyección de AH, es imprescindible recordar que, hasta hoy, su uso en medicina estética, tanto en España como a nivel internacional, sigue siendo off-label. Es decir, es necesario el consentimiento informado específico y la petición del producto a través de formulación magistral en oficina de farmacia.
1.- Ante efectos adversos leves y moderados:
- Historia clínica rigurosa, fotografías.
- Consentimiento informado. Test previo.
- Siempre que sea posible, control ecográfico.
Pauta de administración:
- Efectos adversos superficiales (pápulas, asimetrías leves, efecto Tyndall…): inyectar en el área a tratar 4-8 unidades por centímetro cuadrado. Si no se resuelve, repetir en 6-7 días.
- Efectos adversos moderados (nódulos, granuloma, edema crónico11): realizar siempre ecografía (para descartar infección, otros materiales, etc.). Inyectar entre 20-80 unidades por centímetro cúbico. En caso de que el resultado sea insuficiente, repetir en 6-7 días.
Los tratamientos con hialuronidasa son muy eficaces y, en la mayoría de los casos reportados y en mi experiencia personal, los pacientes ya comienzan a notar que los nódulos AH empiezan a disminuir unos minutos después de la inyección de hialuronidasa.
2.- Ante efectos adversos graves (isquemia, necrosis, síndrome de Nicolau…):
La hialuronidasa ha demostrado que es capaz de reducir esta complicación, con mayores beneficios cuando se realiza en las primeras 24 horas después del evento isquémico.
- Fundamental diagnostico precoz. La inyección intraarterial de rellenos causa dolor, cambio de color12, 13.
- No precisa test previo. Actuación inmediata.
- No hace falta inyectar exactamente donde está al AH, ya sea en piel o intravascular; la AHasa se difunde, solo es necesario impregnar el área. Se reconoce un amplio rango de dosis entre 600-1500 UI (no subdosificar), en función del área afectada. Si en los próximos 60 minutos no se aprecia cambio en la coloración, que indica mejoría, y revascularización, se repite dosis (dosis pulsante De Lorenzi)14.
En manejo de ceguera, dada la fatalidad de la complicación y la complejidad del área a tratar, a mi criterio es necesario, ante la mínima sospecha, derivar al paciente a un oftalmólogo con experiencia para su tratamiento. Se destaca que, aunque la inyección retrobulbar inmediata (de 300 a 800 UI de hialuronidasa con cánula 25 G) en el cuadrante inferotemporal de la órbita –entrando al menos 2,5 cm– sigue siendo la técnica más revisada, surgen nuevos estudios en cadáveres frescos que sugieren otros abordajes de menor complejidad y riesgos y mayor eficacia, como la utilización de hialuronidasa en zona próxima de fácil acceso y menor riesgo. Esta podría ser la primera medida a realizar en consulta antes del traslado del paciente al servicio de oftalmología.

Dra. Paloma Tejero
Presidenta de GEMEON. Directora de Mediestetic.
> Doctora en Medicina y Cirugía, Universidad Complutense, Madrid.
> Tesis doctoral sobre los efectos adversos de los materiales de relleno.
> Especialista en Hidrología Médica e Hidroterapia, Universidad Complutense, Madrid.
> Codirectora del máster de Medicina Estética de la Universidad de Alcalá.
> Codirectora del máster en Calidad de Vida y Cuidados Médico–Estéticos del Paciente Oncológico de la Universidad Alcalá.
> Máster Universitario en Medicina Estética, Universidad Islas Baleares.
> Diplomatura de postgrado en Medicina del Envejecimiento, Universidad Autónoma de Barcelona.
> Presidenta de la Asociación de Medicina Estética de Castilla La Mancha (AMECLM).












Deja una respuesta