La justificación médica y ética de la himenoplastia es la de ayudar a las mujeres que se encuentran presionadas, amenazadas o incluso pendientes de ser asesinadas por no tener el himen intacto (se ha podido dar rotura de himen al tener relaciones sexuales, tras violaciones, por agenesia de himen…) y que necesitan ser vírgenes (es decir, presentar el himen intacto o reconstruido) por motivos religiosos o culturales.
Este tema fue el de mi tesis, donde se exponen las razones que llevan a muchas mujeres a someterse a una himenoplastia; y aquí se muestran tanto técnicas de reconstrucción de himen como los procedimientos quirúrgicos, cuidados y complicaciones descritos en la literatura.
Por la Dra. María José Barba Martínez
El mito que rodea al himen fue creado para controlar la libertad y la sexualidad de las mujeres. Precisamente en torno a la denominación de virgen es donde se origina el debate. A lo largo de la historia y en distintas culturas (incluso actualmente), el himen ha estado estrechamente vinculado a la falsa virginidad femenina, ya que se considera solo la penetración como relación sexual, excluyéndose el sexo oral, anal, etc.
La función biológica del himen es todavía incierta, sin embargo, su función social es popularmente considerada como un símbolo de la virginidad de la mujer, un símbolo mítico en muchas culturas y de honor en otras. Por lo tanto, la himenoplastia se realizará a petición de las mujeres que necesitan esta cirugía de restauración por razones étnicas, culturales o religiosas.
Historia y contexto social
Debido al valor que algunos, incorrectamente, le asignan al himen como símbolo de virginidad, existen culturas en que las mujeres que no tienen un himen intacto se someten a himenoplastias (cirugías reconstructivas del himen), especialmente antes de casarse. En el mundo hispano esta práctica se conoce tradicionalmente como hacer virgos y ya aparece mencionada en La Celestina (1499).
A lo largo de la historia de la humanidad, la conservación del himen ha tenido mayor o menor importancia según la cultura a la que se pertenezca. Por ejemplo, en América, en el Imperio Inca, para las runas (hombres y mujeres de baja escala social) no tenía la menor importancia. Por el contrario, el hecho de perderlo era síntoma de que la mujer era deseada y, si llegaba a tener un hijo, confirmaba su fertilidad y se convertía en una mujer cotizada entre los runas varones. En la nobleza, sin embargo, en especial entre las consagradas al dios Inti (vírgenes del sol), la conservación de la virginidad (del himen) era primordial.
En algunas culturas, el himen tiene un simbolismo que ha ocasionado traumas a algunas mujeres. En ellas, la mujer debe demostrar la integridad del himen como condición indispensable para el matrimonio. En algunos casos, los recién casados tienen que mostrar una sábana llena de sangre para indicar la virginidad prematrimonial, de ahí que algunas parejas escojan la fecha de la regla para casarse.
Recientemente se ha demostrado que la mayor parte de las mujeres no tiene ninguna membrana ni ninguna otra estructura anatómica que les produzca dolor ni sangrado durante la primera relación sexual
Pero, ¿qué es la virginidad? La virginidad es un concepto construido culturalmente, relacionado con que el himen de la mujer permanezca completo; cuyo hecho se ha entendido como no haber tenido relaciones sexuales genitales.
Sin embargo, ahora se sabe que la falta de himen no es un indicativo exacto para saber si una chica ha mantenido ya relaciones sexuales; de hecho, hay mujeres que han tenido sexo sin penetración o mujeres que nacen sin esta membrana en la vagina. Recientemente se ha demostrado, además, que la mayor parte de las mujeres no tiene ninguna membrana ni ninguna otra estructura anatómica que les produzca dolor ni sangrado durante la primera relación sexual (en el 99,9% de los casos, el himen se crea embrionalmente, esto significa que ya 1 de cada 1000 mujeres nace sin él. Además, el 44 % de las mujeres no sufren una pérdida de sangre durante la primera penetración vaginal).
Por tanto, hay que diferenciar dos tipos de virginidad:
- Estado previo al primer coito en la mujer; en el que, para algunos círculos culturales, se requiere como condición indispensable un himen intacto (virginidad anatómica).
- En un sentido más amplio se considera también como virginidad el estado consecuente con la desfloración no coital (virginidad técnica).
Quirúrgicamente solo se puede reestablecer la virginidad anatómica al reconstruir el himen roto o genésico. El significado que cada persona le dé a la virginidad puede influenciar la manera en como vive la sexualidad. Actualmente, por tanto, el término virginidad ha sido cuestionado y revaluado; ahora se utiliza “inicio de relaciones sexuales”.
Evolución del procedimiento de himenoplastia
La reparación del himen fue el procedimiento cosmético de más rápido crecimiento en los EE.UU. en 2006: las solicitudes aumentaron en más de un 24 % ese año.
Hay un consenso cada vez mayor entre los médicos de todo el mundo acerca de por qué cada vez más pacientes solicitan este servicio; sobre todo, debido al aumento del papel de la religión en determinadas culturas (musulmanes, evangelistas, etc.) y a los flujos migratorios.
En la mayoría de los casos, esta cirugía es solicitada por la paciente por razones culturales, religiosas o sociales. La himenoplastia es realizada para que la paciente parezca virgen y tenga sangrado en la primera relación sexual después de la cirugía
La himenoplastia comenzó hace mucho tiempo como una manera para que las mujeres presentaran una virginidad falsa. Usando una aguja, hilo y algunas veces las membranas de las cabras u otros mamíferos disponibles, las parteras, sirviendo de celestinas secretas, reemplazaban o reparaban el himen roto de una futura novia.
Esta falsa virginidad sería para engañar al novio y su familia, y también para evitar a la mujer caer en desgracia o incluso la muerte, dependiendo de la cultura. Hoy en día, la himenoplastia se utiliza con una finalidad diferente. Aunque muchas mujeres, sobre todo en las culturas del Medio Oriente, siguen utilizando la himenoplastia como una manera de reconstruir una falsa virginidad, la práctica se ve algo diferente en los países occidentales.
En lugares como Estados Unidos esta operación gira más en torno a la voluntad de compartir un evento considerado por esas personas como especial y único –la pérdida de la virginidad– con una pareja.
También conocida como hymenorrhaphy (himenorrafia), la himenoplastia se considera generalmente legal en los Estados Unidos, Japón y algunas partes de Europa. Otros países han prohibido este procedimiento, citando el hecho de que a menudo da lugar a efectos secundarios peligrosos y dolorosos, y que la cirugía en sí es completamente innecesaria. Sin embargo, es posible encontrar centros de cirugía especializados en todo el mundo que están dispuestos a realizar este procedimiento.
En la mayoría de los casos, esta cirugía es solicitada por la paciente por razones culturales, religiosas o sociales. La himenoplastia es realizada para que la paciente parezca virgen y tenga sangrado en la primera relación sexual después de la cirugía. Es ideal en caso de pacientes que no han tenido parto vaginal o embarazos.
Cuando se recibe una paciente que demanda una himenoplastia, generalmente es con prisa, por estar cercana la fecha de la boda o el examen (por ejemplo, la prueba del pañuelo) para identificar si tiene el himen intacto. Hay que recordar que, como se decía anteriormente, no tener himen o tenerlo desgarrado no siempre es señal de no haber mantenido relaciones sexuales previamente.
Embriología y anatomía
El objetivo de este estudio es presentar mi experiencia en la realización de himenoplastias (reconstrucción quirúrgica de himen para recuperar la virginidad) durante 13 años y a 500 mujeres; y mostrar las 3 técnicas quirúrgicas para poder dar cabida a todo tipo de mujer que lo necesita. Para entender las técnicas de reconstrucción de himen es importante conocer tanto la embriología como la anatomía de la zona.
Embriología
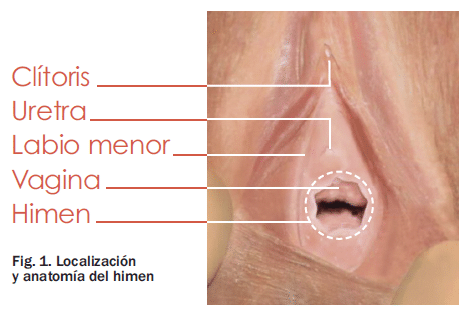
El himen es una membrana de tipo mucoso que cierra incompletamente el introito vaginal; es decir, está situado en la parte del vestíbulo vaginal, separando la vagina de la vulva (fig. 1). Embriológicamente, se origina del endodermo y del seno urogenital y su orificio se perfora, generalmente, durante el desarrollo fetal tardío.
Otros autores señalan que la morfología del himen puede modificarse incluso hasta los 3 años de edad, y que estos cambios pueden variar con la raza.
El aparato genital (de la reproducción) está estrechamente relacionado con el aparato urinario (excretorio) tanto anatómica como embriológicamente. Deriva de 4 fuentes: mesodermo intermedio, células germinativas primordiales, epitelio celómico (mesotelio) y mesénquima subyacente.
Desarrollo del aparato genital.
El sexo genético y cromosómico se establecen en la fecundación. El fenotipo, hacia la 7ª semana. El periodo inicial del desarrollo es la etapa indiferente del desarrollo sexual.
En la séptima semana los genitales externos (GE) son similares en ambos sexos. Las diferencias comienzan a aparecer hacia la 9ª semana y alcanzan su diferenciación a las 12 semanas, aparecen definitivamente los GE. Al parecer, en la formación de los GE participan los estrógenos, producidos por la placenta y los ovarios fetales. El falo cesa gradualmente y se forman el clítoris, los pliegues urogenitales no fusionados, los labios menores, los pliegues labioescrotales sin fusionar y, por último, los labios mayores.
Anatomía
Según su comportamiento anatómico, hay tres tipos de himen:
- El complaciente. Es tan elástico que no se desgarra durante las relaciones sexuales. Al ser flexible y estar perforado puede que no se rompa en el coito, sino que se estire y desplace.
- El normal. Se rompe, por lo general, con la primera penetración. Si el himen es grueso y estrecho puede desgarrarse en la primera relación sexual y producir sangrado o puede ser tan blando y flexible que no produce desgarro alguno y no conlleva sangrado.
- El imperforado. Impide la salida del sangrado vaginal. Es muy raro porque las mujeres se tienen que operar para poder eliminar todo el flujo de la primera menstruación. Como no existe ningún lugar por donde salga el flujo de la sangre menstrual, todo se queda en la vagina, y esto origina la criptomenorrea (complicación que sufren las mujeres con himen imperforado).
También existe una clasificación en función de la forma del himen. Este puede cubrir por completo el introito, pero, en general, lo rodea como un anillo ajustado. Cuando lo cubre por completo tiene unos pequeños orificios por donde drena la sangre menstrual.
1. Himen no desflorado
A. Por la forma de su orificio
a) Con un solo orificio:
- Anular o circular
- Labiado o bilabiado
- Semilunar o falciforme
- Franjeado
- Otras formas
b) Con dos o más orificios:
- Tabicado, septado o biperforado
- Con doble membrana (dos orificios por membrana)
- Cribiforme
c) Sin orificio o imperforado.
B. Por su elasticidad
- Dilatable o complaciente
- Dilatado
- Normal
C. Según el tamaño de la abertura del orificio himeneal
- Orificio pequeño: hasta 1 cm de diámetro
- Orificio mediano: mayor de 1 cm y hasta 1,5 cm de diámetro
- Orificio grande: mayor de 1,5 cm de diámetro

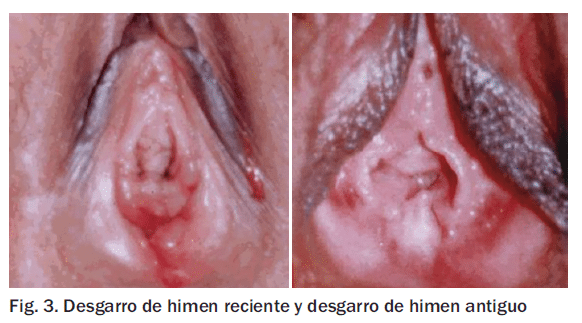
2. Himen desflorado o roto (por relación sexual, juegos sexuales, penetración de objetos, etc). (Fig. 3)
- A. Con desfloración reciente: hay restos de sangrado y bordes irritados de las carúnculas o restos de himen.
- B. Con desfloración antigua: puede haber restos himeneales o carúnculas o no presentarse restos.
3. Ausencia o atresia de himen
Falta de himen desde el nacimiento.
Como el himen presenta formas variables, ha motivado diferentes clasificaciones de acuerdo a anatomistas, ginecobstetras y forenses. Según los diversos autores consultados, las formas más frecuentes son: el anular, el labiado, el semilunar y el franjeado. Son poco frecuentes el tabicado y el cribiforme; raro el imperforado y, el de menor frecuencia, el de doble membrana, aunque se han identificado más de 200 formas de himen.
Inervación (Fig. 4)
Abdominogenital menor: pubis y labios mayores.
Genitocrural: vulva, porción anterior, pudendo interno.
Rama perineal: labios mayores, ano, músculos perineales, músculos vulvares.
Rama del clítoris: aparato eréctil de la vulva.

Vascularización
- Labios mayores: arterias pudendas externas (femoral común).
- Labios menores: arteria perineal superficial (pudenda interna).
- Clítoris: arteria cavernosa y dorsal del clítoris (pudenda interna).
- Bulbos de la vagina: arteria bulbosa o bulbouretral o perineal profunda (pudenda interna).
- Glándulas de Bartolino: arteria bulbosa, bulbouretral o perineal profunda (pudenda interna).
- Uretra: ramas de las arterias pudenda interna, vesical inferior y vaginales.
Relaciones anatómicas
En el siguiente esquema (fig. 5) se representan las relaciones con las estructuras anatómicas adyacentes.
La vulva está constituida por aquellas partes del aparato genital femenino que son visibles en la región perineal.

El monte de Venus es una prominencia adiposa que está situada por encima de la sínfisis del pubis a partir de la cual se originan dos pliegues longitudinales de piel, constituyendo los labios mayores, que rodean a su vez a los labios menores, formados por unos pliegues cutáneos delgados y pigmentados con abundantes glándulas sebáceas y sudoríparas que carecen de folículos pilosos.
Los labios menores se unen por delante, formando el prepucio del clítoris, mientras que por la parte posterior se fusionan formando parte de la horquilla perineal. El clítoris es un órgano eréctil de pequeño tamaño situado en el borde inferior de la sínfisis del pubis, formado por los cuerpos cavernosos y sus envolturas.
La separación de los labios permite observar el vestíbulo y el meato uretral, a unos 2 cm por debajo del clítoris. En el vestíbulo vaginal se halla el himen, los conductos de Skene y de Bartolino.
El himen es una membrana cutánea mucosa, delgada y vascularizada que separa la vagina del vestíbulo, presentando una gran variabilidad respecto a su grosor, forma y tamaño. Los conductos de las glándulas de Skene desembocan a ambos lados del meato uretral. Los conductos de las glándulas de Bartolino se hallan a ambos lados del vestíbulo, a nivel del tercio medio del orificio vaginal, en la hendidura que separa el himen de los labios menores.
Procedimiento
La consulta se inicia con:
- Historia clínica médica de antecedentes personales y familiares.
- Exploración médica de la paciente para valorar la situación de la existencia o no de restos de himen debido a distintas circunstancias: haber mantenido varias relaciones sexuales, haber sido victima de abuso (desgarro reciente), haber tenido una única relación sexual, presentar ausencia o agenesia de himen, o bien rotura accidental del himen o desgarro por uso de tampón, deporte, etc.
- Preoperatorio. Se realiza análisis de sangre con hemograma, bioquímica y coagulación.
- Anestesia local. Empleo de mepivacaina al 2 % más adrenalina 1/100.000 de forma local (preanestesiamos la entrada vaginal con crema de lidocaína al 10 %, que se coloca 15 o 30 minutos antes).
Técnicas quirúrgicas
La paciente se coloca en posición ginecológica. Existen cuatro enfoques o abordajes:
1) Himenorrafia.
La cirugía de reconstrucción del himen simple o himenorrafia (fig. 6) se recomienda generalmente cuando los fragmentos de himen permanecen en la vagina. Se sutura la rotura del himen que pudo ser causa de una situación de abuso sexual o relaciones sexuales consentidas. Esta sutura se debe hacer inmediatamente después del encuentro sexual, debido a que la restauración directa del desgarro no sería posible teniendo que recurrir a la apertura de restos antiguos de himen y resuturado o tomando mucosa vaginal para crear un nuevo himen si el desgarro es demasiado grande y antiguo sin restos del anterior. Además, realizarla poco tiempo después del encuentro facilita el proceso de recuperación.

Los restos pueden ser cosidos entre sí con sutura reabsorbible y, si la próxima penetración se produce dentro de un período de 4-6 semanas a partir de la cirugía, el sangrado y el dolor causados se aproximará a la ruptura del himen natural. Lamentablemente, algunas mujeres tienen muy poco tejido del himen, y las estructuras que permanecen tienen fragmentos muy elásticos del tejido (por la edad), que probablemente no va a sangrar a la penetración.
2) Himenoplastia con restos de himen o carúnculas himeneales
Son hímenes rotos desde hace más de 48 horas. Se abren los restos de himen presentes, se refrescan los bordes y se hace una sutura en 2 planos, un plano profundo y uno superficial con sutura 3/0 reabsorbible.(fig. 7).

3) Cuando no existen restos de himen
Cuando no existen restos de himen presentes por partos, inexistencia de himen, etc. se crea una membrana o neohimen con irrigación sanguínea con las paredes laterales de la entrada vaginal. Esta cirugía puede realizarse 30-45 días antes del matrimonio. Se realiza una pequeña sección de la pared vaginal (colgajo), se corta para la reconstrucción del himen y se hace doble sutura interna y externa en la región central de la entrada vaginal.
Esta técnica se emplea cuando los restos o caruncular himeneales son insuficientes o no existen.
4) La cirugía alloplant
La cirugía alloplant se utiliza a menudo en los casos en que una mujer quiere restaurar la apariencia de virginidad después de meses o años tras haber mantenido relaciones inicialmente. Incluso después de muchos años de relaciones sexuales y del parto, las inserciones alloplant (el biomaterial que se utiliza en estos casos) pueden aproximar la función y la apariencia de un himen.
El alloplant se obtiene a partir de cadáveres humanos, al igual que uno dona un órgano después de la muerte. El tejido recogido se combina con bioactivadores y se irradia para esterilizarlo y destruir los patógenos bacterianos. A diferencia de los injertos de piel, la cirugía de reparación del himen no está diseñada para producir la estructura funcional a largo plazo. Simplemente tiene que ser implantado y luego desgarrado.
El tejido alopático se sutura primero a la pared vaginal y, puesto que el material se obtiene a partir de tejido humano, se cura a través de la abertura de la vagina. El procedimiento dura relativamente poco tiempo; sin embargo, es definitivamente superior a los procedimientos habituales (donde los restos sencillamente se suturan y no están asociados a problemas éticos). La cirugía se realiza de manera ambulatoria y dura unas dos horas.
El sexo después de la cirugía a menudo será mucho más doloroso para la mujer que su relación inicial. Mientras que hasta el 80 % de las mujeres naturalmente experimentan muy poco o ningún sangrado al romper su himen, romper uno alloplant es bastante doloroso y se asocia con hemorragia significativa. El material es lo suficientemente delgado como para atravesarlo, pero suele ser mucho más duro y menos natural de perforar que un himen original o neohimen de tejido propio.
A veces se utiliza el término aloinjerto de manera intercambiable con alloplanting; sin embargo, este término, por lo general, tiene una esfera de referencia más amplia y se puede utilizar para describir los trasplantes de órganos normales, la piel y otras donaciones de tejidos.
Esta técnica aparece ligeramente descrita en la literatura científica y no tengo experiencia con ella.
Cuidados y complicaciones
- Después de la cirugía se indica reposo durante 24 horas.
- La paciente podrá presentar sangrado en las primeras 48-72 horas.
- No hay que retirar los puntos porque se utilizan suturas reabsorbibles. En mi caso, empleo Safil 3/0 reabsorbible.
- La aparición de hematomas e inflamación o edema es mínimo.
- Mínimo dolor, aunque sí se da sensación de tirantez.
- Cualquier tipo de cicatrices que puedan resultar de la operación son muy pequeñas y se vuelven poco evidentes al pasar el tiempo.
- La paciente debe recordar que después de esta cirugía tiene que evitar cualquier tipo de actividad sexual, al
menos durante un mes, en que se podrá explorar el himen o tener la relación sexual.
En mi experiencia, ninguna de las pacientes operadas ha presentado ninguna complicación, solo hemorragia moderada durante unas 12-24 horas, dolor ligero durante 7 días y tensión en la región vaginal.
Según la literatura, en menos del 1 % de los casos las pacientes tienen complicaciones como hemorragia o infección. En mi experiencia profesional de 13 años ninguna paciente ha presentado estas complicaciones.
Existe una leve posibilidad, descrita en la literatura científica, de lesión en la vejiga o del recto por sutura a estructuras adyacentes del nuevo himen a la vejiga o el recto, provocando infecciones, fiebre alta, etc.; que obliga a retirar la sutura del himen y aplicar antibioticoterapia intravenosa. Es muy importante identificar todas las estructuras situadas en relación con el himen en la vulva.
Otra complicación descrita y muy infrecuente es la creación de un himen imperforado (fig. 8) que no permite la salida de la sangre de la menstruación, provocando infección pélvica e incluso shock.

También se ha descrito como complicación muy poco frecuente la reacción a la anestesia local.
Por último, pueden aparecer cambios de color como hipo e hiperpigmentación, pero no son considerados como complicaciones.
En cuanto a los cuidados postcirugía:
- Se necesitan por lo menos 4 a 6 semanas para tener una recuperación completa. Hay que mantener la vagina extremadamente limpia para ayudar a evitar que cualquier tipo de partícula de suciedad se deposite en las heridas. Se prescribe el uso de povidona yodada después de la ducha.
- No reanudar la actividad sexual hasta que el dolor y el sangrado haya desaparecido, ya que aumentará la inflamación y el dolor.
- Evitar levantar objetos pesados y trabajos de limpieza durante al menos una semana, ya que esto puede ejercer presión sobre la zona de la vagina entera.
- Cualquier tipo de presión poco después del procedimiento de himenoplastia puede dañar el himen nuevo, pudiendo hacer saltar los bordes reconstruidos o los puntos de sutura.
- Relajarse y mantener la calma en las primeras semanas después de la cirugía.
- Si todo va bien, sin complicaciones, la primera vez que la paciente tenga relaciones sexuales después de la himenoplastia, le sangrará y experimentará un cierto malestar, siendo esto lo esperado.



Estudio en clínica
En la siguiente tabla se muestra la comparación y las diferencias de ambas técnicas de himenoplastia según mi experiencia clínica, de 13 años y con 500 pacientes intervenidas.
- El estudio se ha realizado durante 13 años de experiencia (durante el periodo 2000- 2013) con 500 mujeres.
- No hay selección de pacientes de estudio por mi parte, se han analizado las 500 pacientes que han demandado una reconstrucción de himen.
- Las pacientes mayoritariamente se encuentran entre los 18 años hasta los 28 años.
- Se ha excluido a las mujeres menores de edad.
- En su mayoría, se han practicado himenoplastia mujeres de raza gitana, mujeres musulmanas y chinas.
- No hay diferencia socioeconómica: la demanda de reconstrucción de himen principalmente es por necesidades religiosas o culturales.
- Hay algunos casos de pacientes que se han reconstruido el himen por necesidades profesionales (prostitutas) o como juego sexual para sus parejas.
- La muestra es de 500 mujeres, aunque mayoritariamente se ha utilizado la técnica sencilla, donde aún quedan restos de himen, técnica empleada preferentemente por presentar menor riesgo de complicaciones, menos molestias en el posoperatorio y requerir menor tiempo quirúrgico (20-30 minutos).

La técnica mas utilizada es en la que se suturan los restos de himen o caruncular himeneales, por encima de la creación de un neohimen.
Es más rápida y presenta menor riesgo de complicaciones y menos molestias en el posoperatorio
Conclusiones
La reconstrucción de himen, himenoplastia o revirginación es la restitución quirúrgica del himen para que la mujer pueda presentarse como una mujer con el virgo o himen intacto. Las razones, generalmente, son presentarse como si no hubiera tenido relaciones sexuales anteriormente a una exploración por razones culturales (prueba del pañuelo, examen ginecológico, etc.) o para la manifestación de sangrado y dolor en la noche de bodas.
La técnica de himenoplastia mas utilizada es en la que se suturan los restos de himen o caruncular himeneales, técnica que se realiza en 20 o 30 minutos con anestesia local de forma ambulatoria.
La paciente presenta algunas pequeñas incomodidades durante unos días, como sangrado y dolor.
El resultado a partir de las 4-6 semanas (tras la absorción del hilo de la sutura) es de aspecto de un himen intacto, aunque más fuerte, para poder ocasionar dolor y sangrado en la primera relación sexual tras la himenoplastia.
Atrocidades en nombre del honor
Por haber elegido a sus prometidos libremente, por ser sospechosas de haber tenido relaciones sexuales antes del matrimonio o porque su conducta es considerada “inmoral”, cada año miles de mujeres son sentenciadas por sus familias a morir en nombre del honor.
El valor del honor está esencialmente relacionado con la virginidad de una mujer antes del matrimonio. Sin embargo, esta pureza, según los códigos establecidos, puede ser mancillada. Con el solo contacto de una mujer con un hombre desconocido por la familia se puede cuestionar la virginidad de la misma. No se necesita ninguna prueba para condenar a una mujer “en falta”. Las dudas y los rumores son suficientes para condenarla y son sometidas a pruebas y certificados de reconocimiento de la virginidad intacta.
En el año 2000, el Fondo de Población de las Naciones Unidas (UNFPA) calculó que el número de mujeres que son víctimas de los crímenes de honor cada año en todo el mundo es de 5.000. Sin embargo, según la mayoría de las organizaciones, la cifra real puede ser tres o cuatro veces más elevada, debido a la impunidad y oscurantismo de los datos.

Dra. María José Barba Martínez
Medicina y cirugía plástica estética
- Licenciada en Medicina y Cirugía por la Universidad Complutense de Madrid (1986).
- Máster en Cirugía Estética (URJC), en Dietétic y Nutrición (UNAV) y en Medicina Biológica y Antienvejecimiento (UAH).
- Experto en Medicina Biológica Antienvejecimiento (UAH) y en Ginecoestética Médica Femenina (URJC).
- Especialista en Alimentación y Dietoterapia en el niño y el adolescente (UNIZAR) y en Senología y Patología Mamaria (UAM).
- Cursos del Doctorado en Dermatología Médico-Quirúrgica y Venereología (UCM).
- Directora y docente de cursos de máster y experto (URJC).
- Actividad quirúrgica en clínicas Quirón-Ruber Madrid, en clínicas Quirón-Ruber Zaragoza y Hospital Vistahermosa Alicante.
- Director médico y gerente de las clínicas médicas Dra. Barba desde 1987 (Madrid y Zaragoza).
- Miembro de SECE, SELMQ y SESPM, y presidenta de la la Sociedad Española de Ginecoestética y Cirugía Íntima Femenina
También puede interesarte este artículo Láser genital para la cirugía íntima.











Deja una respuesta