Los desequilibrios hormonales a menudo se pasan por alto en la evaluación del estado de salud de un paciente. Los síntomas de estos desequilibrios pueden ser variados: agotamiento, falta de sueño, aumento de peso, piel seca, bajo deseo sexual y manejo deficiente del estrés. Estos síntomas pueden a veces incluso diagnosticarse erróneamente como depresión. Esto convierte la optimización hormonal en una terapia fundamental.
Por la Dra. Rebeca García
La optimización hormonal es una de las terapias de salud disponibles en la actualidad más importantes e incomprendidas. La síntesis de una gran parte de hormonas como el estradiol, la progesterona o la testosterona disminuyen con la edad. La terapia hormonal es el tratamiento que pretende reemplazar las hormonas naturales que produce el cuerpo cuando estas no son suficientes.
La terapia hormonal se puede realizar con hormonas bioidénticas. Estas proceden de fuentes vegetales y son modificadas en el laboratorio. Sin embargo, no todas las hormonas producidas por fuentes naturales son bioidénticas. El término “biodéntico” significa que las hormonas son biológicamente idénticas a las que se originan en el cuerpo humano. Entre las terapias con hormonas bioidénticas destacamos:
- Terapia con estrógeno. Los estrógenos son hormonas sexuales esteroideas femeninas derivadas del colesterol producidos por los ovarios, la placenta y las glándulas adrenales. Derivan de los andrógenos. La terapia de estrógeno protege contra enfermedades propias del envejecimiento, mejora los niveles de colesterol, aumenta la libido y el estado de ánimo y refuerza la calidad del sueño.
- Terapia con progesterona. La progesterona o P4 es una hormona esteroide involucrada en el ciclo menstrual femenino, el embarazo y la embriogénesis. Se sintetiza en el ovario, la placenta, las glándulas suprarrenales y el hígado. La progesterona reduce los síntomas de la menopausia, protege contra la osteoporosis y previene de enfermedades cardiacas, de la inflamación endotelial vascular y del cáncer de mama.
- Terapia con testosterona. La testosterona es una hormona esteroidea sexual del grupo andrógeno. Es producida principalmente en los testículos en los hombres y en los ovarios en las mujeres. Pequeñas cantidades se secretan también por las glándulas suprarrenales. Es la principal hormona sexual masculina y también un esteroide anabólico. En los varones, la testosterona juega un papel clave en el desarrollo de los tejidos reproductivos masculinos como los testículos y la próstata y en la promoción de los caracteres sexuales secundarios como el pelo corporal. La terapia con esta hormona está diseñada para restablecer los niveles de testosterona propios de la juventud, recuperando la energía y la libido.
- Hormona de crecimiento. También conocida como somatotropina o GH, es secretada por la adenohipófisis. La GH favorece el crecimiento, estimula la síntesis de proteínas en el músculo, aumenta la lipólisis y ayuda a reparar el daño cerebral, entre otros.
- Terapia con hormonas tiroideas. Las hormonas tiroideas, tiroxina (T4) y triyodotironina (T3), son producidas por la glándula tiroides. La forma principal de hormona tiroidea en la sangre es la tiroxina (T4), que tiene una semivida más larga que la T3. La proporción T4 a T3 liberada en la sangre es aproximadamente de 20 a 1. La T4 es convertida en la forma más activa T3 (cuatro veces más potente que la T4). Con la terapia de hormonas tiroideas es posible combatir algunos de los síntomas del envejecimiento como la fatiga, los dolores musculares o la caída del cabello.
- Terapia con DHEA. La dehidroepiandrosterona (DHEA) es una prohormona endógena secretada por las glándulas suprarrenales. Es precursora de los andrógenos y estrógenos. Con el tiempo, los niveles de DHEA caen, reduciendo la producción de estrógeno y testosterona y causando osteoporosis, depresión o atrofia vaginal. El objetivo de la terapia con DHEA es restablecer los niveles de esta hormona en la edad adulta.
- Terapia con pregnenolona. La pregnenolona es una hormona esteroidea involucrada en la esteroidogénesis. Es el primer metabolito del colesterol y es precursora de testosterona, progesterona, estrógeno o DHEA, entre otras. Con la terapia con pregnenolona conseguimos mantener todas estas hormonas a niveles elevados. Estas hormonas pueden ser administradas de manera oral, tópica, parenteral o mediante pellets.
Con la terapia con pregnenolona conseguimos mantener todas estas hormonas (testosterona, progesterona, estrógeno o DHEA entre otras) a niveles elevados. Pueden ser administradas de manera oral, tópica, parenteral o mediante pellets.

Implante de pellet
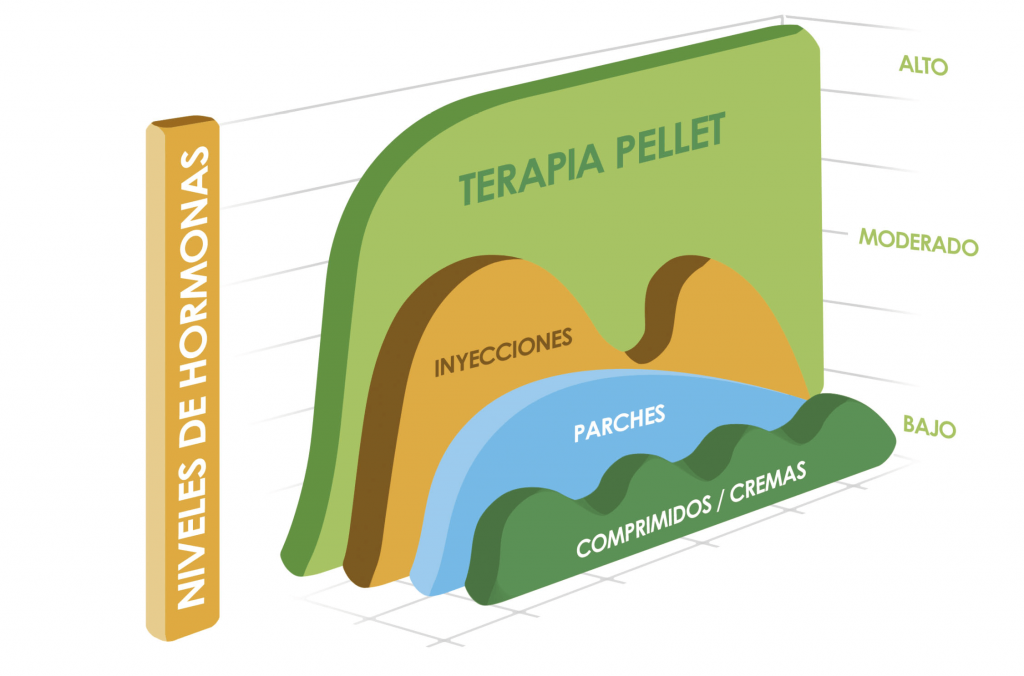
Un pellet es una forma farmacéutica sólida preparada para su implantación debajo de la piel, en el glúteo, mediante un procedimiento quirúrgico rápido y sencillo, con anestesia local. Los pellets, compuestos por hormonas que se presionan en cilindros muy pequeños, del tamaño de un grano de arroz, liberan paulatinamente las hormonas, logrando así una absorción lenta y sostenida.
Históricamente, el uso de pellets subcutáneos para administrar hormonas data de mediados del siglo XIX. En 1949, Greenblatt y Suran realizaron la primera investigación sobre estos. Estos investigadores demostraron que “la implantación de pellets de esteroides resultó en una absorción lenta y más fisiológica de la hormona”. Los autores también observaron que los pellets suministraban hormonas de una manera similar a la secreción de hormonas endógenas: “Dado que la cantidad de hormona liberada al organismo es continua, este método se acerca más al mecanismo endógeno de la secreción hormonal y a la acción fisiológica de la hormona”.
El pellet se implanta en el tejido subcutáneo rico en grasa utilizando anestesia local y un inyector. Gracias al tejido graso se consigue prolongar la acción de los principios activos disminuyendo su absorción. La implantación subcutánea es esencial cuando se requiere la administración continuada de un principio activo durante largos períodos de tiempo. Además, este tejido presenta una escasa reactividad frente a productos extraños.
Tras un par de semanas después de la implantación, los pellets liberan una cantidad casi constante de hormonas, similar a la salida testicular u ovárica. No hay picos en los niveles hormonales, como los producidos con administración oral, inyecciones o cremas. Los parches hormonales brindan una liberación estable, pero los niveles de hormonas que alcanzan no son tan altos y los parches a menudo irritan la piel.
Tras un par de semanas después de la implantación, los pellets liberan una cantidad casi constante de hormonas, similar a la salida testicular u ovárica. No producen picos en los niveles hormonales
¿Cuánto duran los pellets? Generalmente, entre 3-4 meses en mujeres y 5-6 meses en hombres. Estos no necesitan ser quitados, se disuelven completamente. Esta es la principal ventaja frente a un chip hormonal.
Optimización hormonal y sexualidad
Las terapias de optimización hormonal son muy importantes en aquellos pacientes en los cuales, debido a un descenso en sus niveles hormonales, se ha visto alterado su deseo sexual o libido, así como sus capacidades sexuales. El aumento de la edad, debido a un crecimiento en la esperanza de vida, trae consigo la manifestación de numerosos casos en los que el hombre y la mujer ven disminuidas o alteradas sus funciones sexuales.
Estas terapias hormonales (progesterona, estrógenos, estradiol, etc.) pueden ser de gran ayuda para ciertas personas que sufren algún tipo de disfunción hormonal, como puede ser el caso de las mujeres posmenopáusicas.
Se define como posmenopausia al lapso de un año posterior a la desaparición de las menstruaciones. La menopausia produce una actividad ovárica decreciente, que trae consigo una serie de problemas fisiológicos asociados, como, por ejemplo:
- Cambios hormonales: reducción de estrógenos plasmáticos, disminución de progesterona.
- Cambios metabólicos: aumento de colesterol/triglicéridos, aumento de LDL y VLDL, disminución de HDL.
- Alteraciones somáticas: trastornos del ciclo, urogenitales, de la sexualidad (frigidez).
- Alteraciones psíquicas: ansiedad, irritabilidad, depresión, insomnio, nerviosismo, desconcentración.
- Alteraciones sociales: desadaptación.
En 2005, la NAMS (Sociedad Norteamericana de Menopausia) llegó a la conclusión de que la terapia con testosterona tiene un efecto positivo en el deseo sexual, la excitación y la respuesta orgásmica en mujeres posmenopáusicas. Existen algunas terapias de combinación, con testosterona y estrógenos, cuyos resultados se han visto asociados a un aumento en la frecuencia de actividad sexual, satisfacción, placer y deseo por parte de la mujer.
Además, la menopausia y posmenopausia conllevan la aparición en diversos pacientes de osteoporosis. Se ha
observado que el uso de terapias hormonales con estrógenos en estos pacientes es capaz de disminuir el número de incidencias en fracturas relacionadas con esta patología. La TH con estrógenos y progesterona se
considera eficaz para la prevención de la osteoporosis posmenopáusica. Este tipo de terapias están recomendadas para aquellas mujeres de más 60 años que presenten un cuadro clínico definido.
Estas terapias hormonales pueden ser de gran ayuda para ciertas personas que sufren algún tipo de disfunción hormonal, como puede ser el caso de las mujeres posmenopáusicas
En cuanto al hombre, la andropausia produce un descenso en el nivel de testosterona masculina y otras hormonas durante muchos años. La testosterona en el hombre juega un papel fundamental, ayudando a mantener el impulso sexual, la salud de sus huesos y la producción de espermatozoides, entre otras. Este descenso en niveles hormonales, como la testosterona, presenta unos síntomas clínicos:
- Función sexual: disfunción eréctil e infertilidad.
- Cambios físicos: aumento de grasa corporal, disminución de masa muscular y problemas óseos.
- Cambios en el sueño: insomnio y cansancio.
Todos estos síntomas se pueden disminuir o eliminar con una buena optimización a través de una terapia hormonal con testosterona. Los pacientes que presentan una alteración de la función tiroidea (hipotiroidismo e hipertiroidismo) también presentan una disminución en su función sexual a nivel de deseo, erección o eyaculación. Estos pacientes, tras un tratamiento hormonal adecuado e individualizado, normalizan sus niveles hormonales y mejoran su salud sexual.
Las alteraciones adrenales son también importantes para este grupo de pacientes. Se sabe que el nivel de
DHEA y DHEA-S disminuye conforme pasan los años. Se ha visto en diferentes estudios una relación entre disfunción eréctil y bajos niveles de esta hormona. En cuanto al estradiol, sabemos que es una hormona femenina que se encuentra en el hombre. Un adecuado balance entre estradiol-testosterona es importante, ya que un desequilibrio puede influir en la función eréctil. Una buena salud hormonal será importante para todos los pacientes y, en especial, aquellos que vean alteradas sus funciones sexuales.
En cuanto al estradiol, sabemos que es una hormona femenina que se encuentra en el hombre. Un adecuado balance entre estradiol-testosterona es importante, ya que un desequilibrio puede influir en la función eréctil.
Relación con la obesidad
Durante el siglo XXI, la tasa de obesidad ha llegado a ser considerada como una epidemia, debido a las proporciones tan grandes que ha llegado a alcanzar en los últimos años. Entre las causas relacionadas con la obesidad influyen factores genéticos, físicos, psicológicos, socioeconómicos y étnicos.
Debido a que la obesidad es caracterizada por un exceso de grasa corporal depositada, puede llevar a grandes
complicaciones tanto metabólicas como no metabólicas, provocando una peor calidad de vida del paciente y disminuyendo su esperanza de vida. Principalmente hablamos del síndrome metabólico, que posee una elevada prevalencia en población femenina y aumenta tras la menopausia. El papel de las hormonas sexuales ha sido controvertido sobre algunos de los componentes del síndrome metabólico, ya que poseen una estrecha relación entre enfermedades cardiovasculares y metabólicas.
Muchas de las evidencias apuntan a que, durante el período menopáusico, disminuye la tasa metabólica basal. Esto se debe principalmente a una reducción del uso de calorías, motivada a su vez por un menor gasto energético debido a una menor actividad física, y que provoca finalmente un aumento en el peso corporal. La
evolución menopáusica se asocia con un aumento, principalmente, en el tejido adiposo abdominal, sin tomar en cuenta los efectos de la edad y la adiposidad corporal total.
En el período perimenopaúsico, las mujeres desarrollan principalmente un patrón de obesidad androide, volviéndose obesas. Estos cambios se deben a la relación directa entre el descenso de niveles de hormonas ováricas, la disminución de actividad tiroidea, el aumento de los niveles de andrógenos y la disminución de los niveles de leptina.
Actualmente, se sigue creyendo que la terapia de sustitución hormonal provoca un aumento de peso, pero pruebas científicas sugieren que esto no es una verdad absoluta. Al parecer, algunos tipos de terapia pueden ayudar a prevenir el aumento de grasa corporal y la redistribución de esta en mujeres posmenopáusicas.
Por el contrario, a diferencia de las mujeres, los hombres sufren cambios hormonales durante el envejecimiento, llamado climaterio masculino, que engloba un conjunto de síntomas físicos, psicológicos y sexuales. Aparte de la edad, otros factores que pueden relacionarse con niveles bajos de testosterona son la diabetes y la obesidad.
En el período perimenopaúsico, las mujeres desarrollan un patrón de obesidad androide. Esto se debe a la relación directa entre el descenso de niveles de hormonas ováricas, la disminución de actividad tiroidea, el aumento de los niveles de andrógenos y la disminución de los niveles de leptina
Depresión y fibromialgia
La menopausia coincide con la aparición de distintas enfermedades o patologías de carácter artrítico como la artritis reumatoide (AR), osteoartritis (OA) o, a nivel muscular, la fibromialgia. Los cambios hormonales que suceden en esta etapa pueden tener relación con ellas. Este es el principal motivo por el cual acuden las mujeres climatéricas a consulta médica, por lo que es un punto importante a tener en cuenta, ya que afecta a un gran número de mujeres en su calidad de vida, mejorando la sintomatología. Enfocándonos en la fibromialgia y su relación con las hormonas, específicamente los estrógenos en mujeres: según estudios acerca de la hiperactividad de las neuronas CRH debida al dolor crónico, la depresión y el estrés, causa alteración en diversos ejes hormonales, como por ejemplo en el eje gonadal, pudiendo inhibir la liberación de LH-RH hipotalámica y quizás teniendo una posible acción sobre el ovario, inhibiendo la FSH, que esta a su vez aumenta la producción de estrógenos.
Algunos estudios apoyan la teoría del déficit de estrógenos como un factor promotor para la mayoría de los pacientes con fibromialgia, con un efecto sobre el estado de ánimo (depresión), sueño, ansiedad, etc. Por eso la terapia hormonal con estrógenos debe ser una medida terapéutica a tener en cuenta.
La menopausia coincide con la aparición de distintas enfermedades como la artritis reumatoide (AR), osteoartritis (OA) o la fibromialgia. Los cambios hormonales que suceden
en esta etapa pueden tener relación con ellas
En general, la testosterona y los estrógenos podrían contribuir a mejorar la percepción de bienestar y elevan el umbral del dolor. En teoría, en las mujeres posmenopáusicas a quienes se prescribe la terapia hormonal sustitutiva y la adición de dehidroepiandrosterona (DHEA) y testosterona deberían disminuir los síntomas psicofísicos de los pacientes con fibromialgias.
También se ha visto que la deficiencia de DHEA es otro potencial mediador en la patogenia de la enfermedad. En mujeres portadoras de fibromialgia se han encontrado deficiencias de testosterona y DHEA. Dicha hormona es deficitaria tanto en mujeres pre como posmenopáusicas; en cambio, la testosterona solo lo es en mujeres premenopáusicas. Los niveles hormonales en sangre se encuentran disminuidos en mujeres con fibromialgia y son un buen indicador para la función adrenocortical. Esto se correlaciona con la presencia de nivel de masa ósea y dolor, siendo el principal promotor de osteoporosis en mujeres con fibromialgia. El déficit es mayor en mujeres con obesidad.

Dra. Rebeca García
Licenciada en Medicina por la Universidad de Granada, España. Especialista en el sistema digestivo, viajé a EEUU para estudiar más acerca del tratamiento hormonal y sus beneficios. Allí me pude formar en terapias y tratamientos hormonales y obtener el certificado en la Age Management Medicine, entre otros.
A mi regreso a España, traje las avanzadas técnicas que se imparten en EEUU sobre la mejora, la complementación y el reemplazo con hormonas bioidénticas. Hoy en día trato a mis pacientes con técnicas pioneras a nivel europeo en optimización hormonal, terapias nutricionales IV y las más avanzadas técnicas antienvejecimiento.
He trabajado con multitud de especialistas y sigo trabajando con firmas y laboratorios referencia en el sector, tanto en las técnicas antes mencionadas como en el campo de la cirugía bariátrica. También viajo hasta Florida y colaboro regularmente con el Genesys Health Institut, una clínica en
Miami especializada en optimización hormonal, aplicación de técnicas Vampire, entre las que se incluyen el P-Shot y el O-Shot, y terapia nutricional IV.













Deja una respuesta