Tips para prevenir, adelantarse y saber
tratar las posibles complicaciones
La nariz de una persona puede influir muchísimo en la percepción de la belleza. El prominente espacio que ocupa lleva a la nariz a tener un papel protagonista en todas las primeras miradas, y por eso es una de las zonas más tratadas en cirugía estética. Ahora, sin embargo, hay una alternativa al quirófano, la rinomodelación no quirúrgica con materiales de relleno. Esta, sin embargo, es una técnica compleja y que puede acarrear graves complicaciones que debemos saber manejar.
Por la Dra. Paloma Borregón Nofuentes
Aunque la nariz está en el cuerpo humano para cumplir importantes funciones en la respiración y el olfato, normalmente no solemos prestarle atención, a menos que por su forma, asimetría o tamaño altere la percepción de la belleza, siendo en ocasiones gran motivo de complejo e incluso de burla… Algunas narices hasta se han merecido un soneto, como el que le dedicó Quevedo a Góngora: A una nariz.
En realidad, no existe la nariz perfecta; a cada cara, a cada conjunto de facciones, le corresponde una nariz. Y aunque dicen que la belleza está en los ojos de quien mira, se tiende a preferir narices no excesivamente grandes ni asimétricas ni caídas ni con huesos prominentes. Y es que la nariz de una persona puede influir muchísimo en la percepción de la belleza de uno mismo, llevando a veces al paciente a sentirse inseguro y sufrir cada día al mirarse o pensar que lo hacen los demás. Además, la nariz crece con los años, se alarga y se cae a causa de la gravedad y la ruptura gradual del colágeno y la elastina de la piel, especialmente en la punta, contribuyendo a darnos un aspecto envejecido. La nariz está justo en la zona central de la cara y es la parte más prominente, por lo que es lo primero que notamos de alguien, y quizás sea por eso por lo que la rinoplastia es una de las operaciones de cirugía estética más demandadas.
Hace años, cuando alguien quería mejorar su nariz, solamente podía recurrir a la cirugía, pero a día de hoy disponemos de otra opción, cada vez más demandada: la rinomodelación no quirúrgica con materiales de relleno. A pesar de que no exista evidencia definitiva sobre cuál es el relleno ideal para la región nasal, el ácido hialurónico es cada vez más utilizado por su duración y propiedades reológicas. Probablemente el motivo por el que muchos pacientes prefieren esta opción sea el miedo a pasar por el quirófano y cada vez hay más profesionales que realizan esta técnica pensando que es fácil y rápida y buscando ese “wow” que exclama el paciente cuando ve el antes y después, pero lejos de lo que puede parecer para los que no la conocen, es una técnica muy compleja, que requiere gran conocimiento de la anatomía, de las técnicas de inyección, y que no está exenta de riesgos. Por ello es de vital importancia poner al paciente en manos expertas para la realización de la misma.
Pues bien, si nos proponemos hacer una rinomodelación con ácido hialurónico debemos tener en cuenta los siguientes aspectos para realizarla con la mayor seguridad posible y minimizar complicaciones.
Anatomía
Es necesario tener un conocimiento profundo de la anatomía de la nariz y, en especial, de su vascularización, para evitar eventos adversos que pueden ser muy graves. La pirámide nasal está envuelta por tejido blando que comprende 5 capas que se apoyan sobre una base de periostio o pericondrio. De superficial a profundo, esas capas son: epidermis, dermis, grasa superficial, capa fibromuscular (continuación del sistema musculoaponeurótico superficial, SMAS) y grasa profunda.
La red vascular de la nariz se origina tanto de la carótida externa como de la interna, a través de la arteria facial y la arteria oftálmica respectivamente. Hay 4 arterias constantes: la angular, la dorsal nasal, la lateral nasal y la subnasal (que da lugar a la septal) (fig. 1).
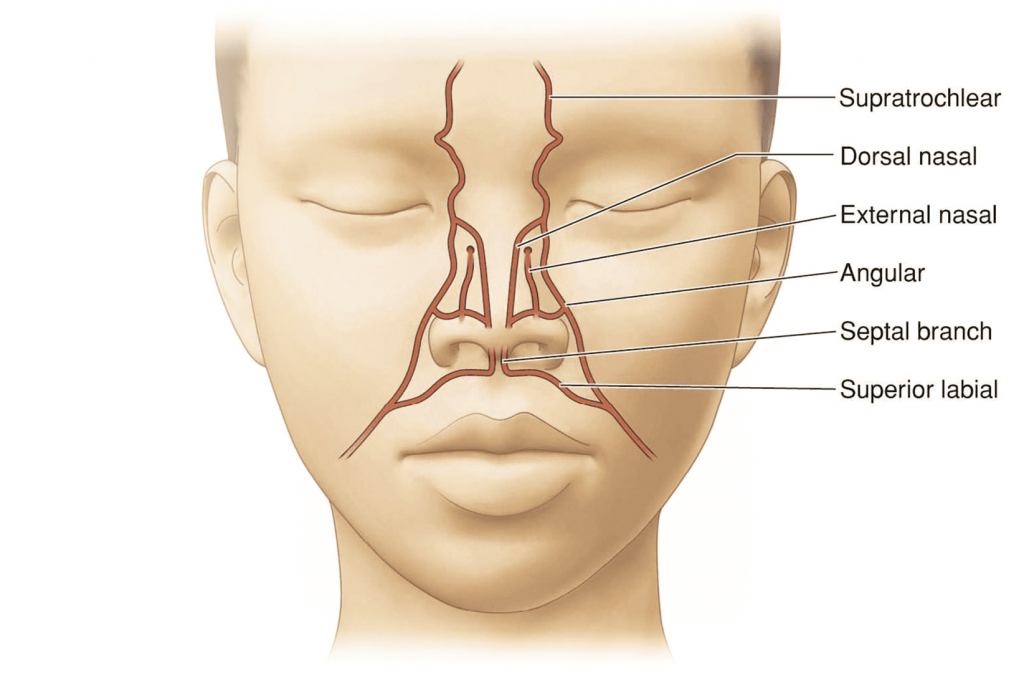
Fuente: plasticsurgerykey.com.
Producto
Para elegir el ácido hialurónico más adecuado debemos tener en cuenta que la piel de la nariz varía dependiendo de la localización anatómica, de manera que la piel es más fina y más móvil en la zona proximal y se va haciendo más gruesa y menos móvil cuanto más distal. En la nariz, los rellenos de elevada G tienden a ser más efectivos que los de baja G, por su capacidad de resistir presiones sin deformarse. Los rellenos más rígidos, de elevada G, con partículas grandes de ácido hialurónico, simulan mejor el hueso y el cartílago, obteniéndose resultados mejor definidos y más precisos.
Técnica
Se puede realizar la infiltración del relleno con cánula o con aguja, siendo fundamentales las siguientes consideraciones:
> La cánula de punta roma es más segura, pero no está exenta de complicaciones, ya que se han descrito eventos vasculares con cánulas, sobre todo de 27 G. Por ello es recomendable aspirar incluso aunque vayamos con cánula y mejor si su grosor es 25 G.
> Si se utiliza aguja es importante aspirar siempre, al menos durante 4 segundos. El riesgo vascular será menor cuanto más fina sea la aguja, ya que así se maximiza el control del volumen que se va inyectando.
> Plano. Para minimizar el riesgo de inyección intravascular hay que tener en cuenta la localización subcutánea de los vasos nasales, superficial a los músculos nasales, junto con el rico plexo vascular con ramas de la arteria angular, supraorbitaria y supratroclear. En general, se recomienda la inyección lenta y profunda, a nivel supraperióstico. No obstante, hay descritas técnicas avanzadas con cánula en 2 planos, uno supraperióstico y otro muy superficial, con lo que los vasos quedarían entre ambas capas, pero tendremos mayor seguridad si vamos por el plano profundo.
> Localización. Son 3 los puntos donde se suele realizar el depósito de ácido hialurónico con más frecuencia para suavizar los ángulos: nasión, punta nasal y zona subnasal (fig. 2). Para inyectar, la zona más segura es la línea media, y será más peligroso a medida que nos lateralizamos.
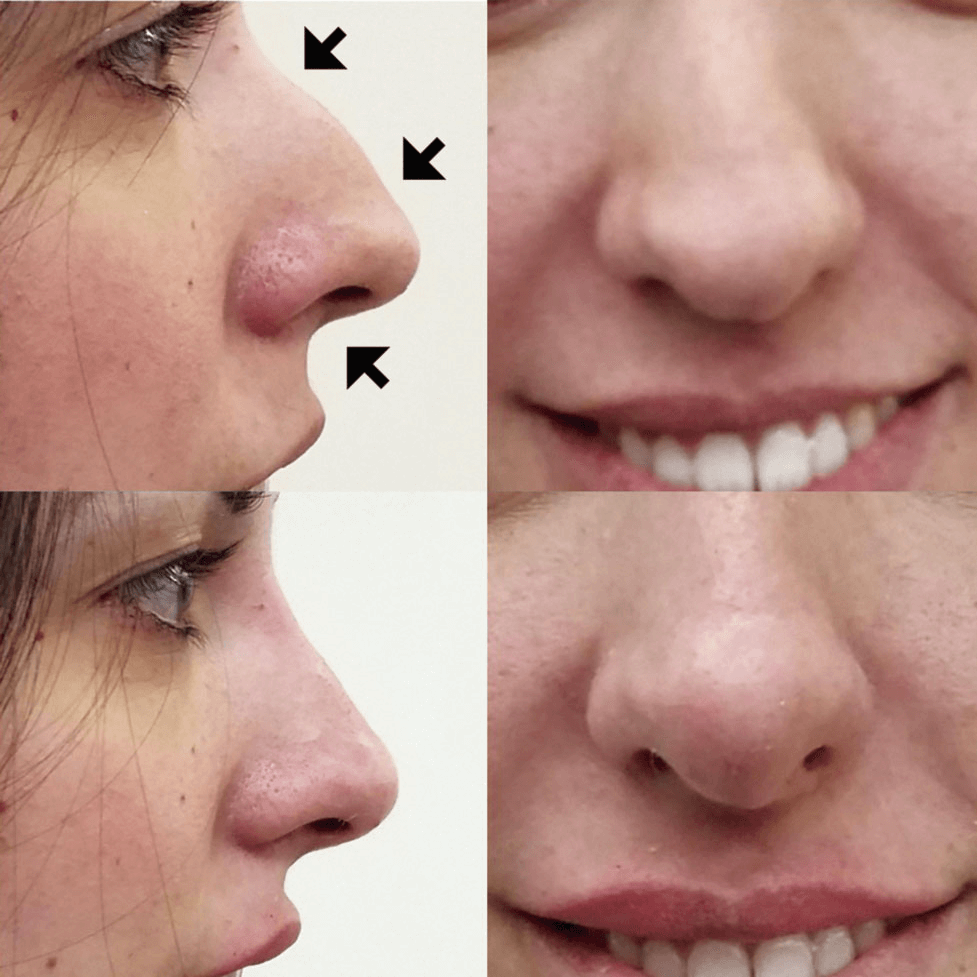
> Cantidad inyectada y velocidad de inyección. Se debe inyectar lentamente y pequeños volúmenes. Muchos casos de necrosis por compresión y embolismo en los vasos oculares se han asociado a una elevada presión al inyectar.
Reconocer las complicaciones
Recomendaremos al paciente que, aproximadamente durante 1 semana, no se apoye gafas para que no se deforme el relleno y revisaremos a partir de las 2-3 semanas, cuando haya desaparecido el posible edema, por si hiciera falta repasar.
Se puede aplicar hielo local para minimizar los hematomas y el edema.
No obstante, la indicación más importante tras la realización de la técnica es la observación, ya que si hubiera un evento de oclusión vascular podría empezar a verse en minutos, horas o días y será importante responder antes de que aparezca la necrosis cutánea y así evitar cicatrices. Es necesario diferenciar el hematoma, que sería una complicación menor, de la necrosis cutánea, en la que veremos la siguiente evolución.
> Mientras inyectamos debemos estar atentos por si se produce blanqueamiento persistente de la zona, que implicaría defecto de perfusión y nos obligaría a parar inmediatamente (figs. 3).
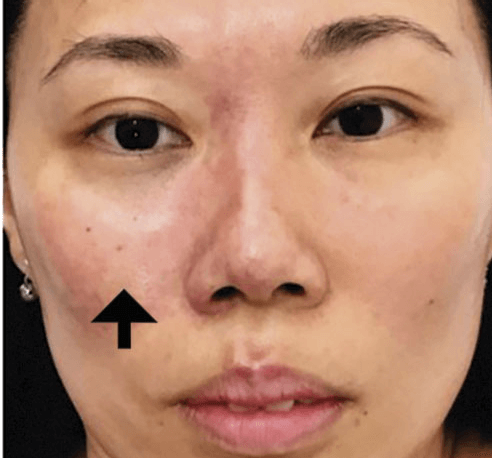
Fuente: Loh, K., Phoon, Y. S., Phua, V., & Kapoor, K. M. (2018). Successfully Managing Impending Skin Necrosis following Hyaluronic Acid Filler Injection, using High-Dose Pulsed Hyaluronidase. Plastic and reconstructive surgery. Global open, 6(2), e1639
> En los primeros minutos, horas e incluso días, debemos estar atentos a livedo reticular (fig. 3 y 4). Esto llevará a una necrosis cerca de la semana y a cicatrices si no se inyecta hialuronidasa rápidamente.

A > 1 día después: livedo reticular.
B > 6 días después: coloración violácea.
C > 13 días después: necrosis cutánea.
D > 12 semanas después del tratamiento.
Fuente: Kwon, S. G. et al., (2013). Ischemic oculomotor nerve palsy and skin necrosis caused by vascular embolization after hyaluronic acid filler injection: a case report. Annals of plastic surgery, 71(4), 333–334.
> En ocasiones, pasados varios días, entre la livedo reticular y la necrosis puede producirse eritema y vesiculación que con frecuencia son interpretados como lesiones herpéticas y retrasan el adecuado diagnóstico (fig. 5).

Fuente: Ciancio, F. et al., (2018). Early hyaluronidase use in preventing skin necrosis after treatment with dermal fillers: Report of two cases. F1000Research, 7, 1388.
Ante embolismo vascular debemos infiltrar hialurodinasa. Actualmente no existe ningún protocolo validado, pero sí existen algunos propuestos. Vamos a resumir el más reciente, recogido en el artículo de Nabil Fakih-Gomez y colaboradores, lectura muy recomendable para todo inyector (Fakih-Gomez, N., Orte-Aldea, M., Poonja, K., & Khanna, D. (2019). Hyaluronic Acid Filler Emergency Kit. The American Journal of Cosmetic Surgery, 36(4), 183-190).
El protocolo para necrosis cutánea destaca el diagnóstico precoz y tratamiento inmediato con altas dosis de hialuronidasa cada hora. Si hay una sola zona afectada de la cara podemos inyectar 500 U (900 U en nariz, que es el caso que nos ocupa). Si hay 2 áreas afectadas, 1000 U, y así sucesivamente si se van añadiendo áreas.
Se propone la inyección de hialuronidasa en la zona, reevaluar a los 30-60 minutos y repetir si no se observa mejoría; así hasta 2-3 inyecciones al día y valorar al día siguiente. La infiltración se realiza en múltiples puntos en el área afecta, no hay que ir buscando e infiltrar el vaso embolizado, que era lo que se proponía antiguamente. En 3-4 días se vería la resolución completa y rara vez hacen falta más de 8-9 infiltraciones.
Además, propone la toma de aspirina sublingual (325 mg) el primer día. Durante los siguientes 6 días, 81 mg al día, aunque destaca que no existe evidencia para esta recomendación. Se pueden dar antibióticos si es preciso para prevenir infección (proponen ciprofloxacino o bien claritomicina 500 mg, cada 12 horas durante 7 días). También se puede añadir corticoide oral. En algunas publicaciones se han indicado otros tratamientos como oxígeno hiperbárico, pero hacen falta más estudios. En cuanto a la nitroglicerina tópica, que también se proponía, parece que en algunos casos ha empeorado la necrosis, así que ya no se recomiendan los vasodilatadores.
En el caso de producirse ceguera, suele presentarse en la misma consulta, con un dolor ocular intenso y pérdida de visión. Si eso ocurriera debemos parar el procedimiento inmediatamente y disponemos idealmente de 4 a 6 horas para realizar inyección retrobulbar de hialuronidasa, aproximadamente 800 U en inyección lenta (5 ml) con cánula de 38 mm, 25 G, para evitar ceguera permanente. Esta situación es difícil de manejar, ya que esta técnica ni siquiera muchos oftalmólogos suelen realizarla de manera habitual. Sí suelen realizarla alguna vez, sin embargo, los anestesistas. Podría ayudar también el timolol tópico para disminuir la presión ocular (1 gota de solución de timolol oftálmico 0,25 % 2 veces al día). También se ha propuesto el uso de manitol como diurético para disminuir la presión intraocular a dosis de 1,5 a 2 g/kg y acetazolamida intravenosa 5 mg/kg para aumentar la presión de perfusión de la arteria de la retina, reduciendo la presión intraocular.
Conclusión
En resumen, el uso de rellenos de ácido hialurónico es un procedimiento cada vez más utilizado en medicina estética, ya que permite corregir de manera rápida defectos nasales como depresiones del dorso nasal, giba dorsal, irregularidades del dorso nasal, asimetrías, desviaciones y caída de la punta nasal. Pero es muy importante tener en cuenta que, de complicarse, las secuelas pueden ser devastadoras, por lo que antes de realizar esta técnica es necesario que el médico tenga un conocimiento detallado de la anatomía nasal, de cómo realizar la técnica para disminuir posibles complicaciones y que conozca bien dichas complicaciones y pueda manejarlas a la mayor brevedad posible.
En mi experiencia, los pacientes más agradecidos y emocionados son aquellos a los que se trata con ácido hialurónico; pues experimentan que el relleno les ha cambiado la vida, ya no se avergüenzan de su nariz, se gustan cuando se miran al espejo y se sienten más seguros. Pero no hay que perder de vista en ningún momento que hay complicaciones graves –como la necrosis o la embolización, que puede dar lugar a ceguera, e incluso el accidente cerebrovascular– podrían ocurrir, y debemos ser responsables para hacer todo lo posible para evitarlas y, si se dieran, debemos saber actuar.
Puedes leer más sobre rinomodelación aquí y aquí.
Dra. Paloma Borregón Nofuentes
Doctora especialista
 – Licenciada en Medicina por la Universidad Complutense de Madrid (2007).
– Licenciada en Medicina por la Universidad Complutense de Madrid (2007).
– Especialista en Dermatología. Formación MIR en el servicio de Dermatología del Hospital General Universitario Gregorio Marañón (2012).
– Doctora en Medicina cum laude por la Universidad Complutense de Madrid (2016).
– Máster en Dermatología Estética por la Universidad de Alcalá, Madrid (2013).
– Directora de la Unidad de Dermatología y Medicina Estética de Iván Malagón Clinic.
– Codirectora del máster de Medicina Estética, Nutrición y Antienvejecimiento de la Universidad a Distancia de Madrid (UDIMA), en colaboración con AMIR.
– Medical advisor en Teoxane.
– Miembro del Ilustre Colegio Oficial de Médicos de la Comunidad de Madrid, de la Academia Española de Dermatología y Venereología, de la Academia Europea de Dermatología, del Grupo Español de Dermatología Pediátrica y de la International Dermoscopy Society.










Hola yo me realice hace dos dias una rinomodelacion,tengo la punta roja pero cuando bajan las luces siento la nariz de otro color como más marróncita. La punta me pica un poco. Yo me aplico en los labios y nunca tuve problemas pero esto de la nariz es nuevo y la verdad tengo miedo