La aparición de nuevas necesidades clínicas, como las pieles reactivas por uso indebido de dermocosmética, y la coexistencia de lesiones mixtas, requieren un abordaje multidisciplinar basado en un diagnóstico instrumental exhaustivo y la combinación de tecnologías lumínicas avanzadas.
Por la Dra. Sandra Martín
En los últimos años, la medicina estética ha experimentado un cambio de paradigma. La preocupación por el aspecto y la calidad de la piel ha dejado de ser una cuestión puramente estética para convertirse en uno de los principales motivos de consulta médica. Este fenómeno responde a una mayor concienciación sobre el fotoenvejecimiento cutáneo, así como a la normalización del acceso a tratamientos de rejuvenecimiento facial y corporal.
El fotodaño que presentan los pacientes ya no se limita a patologías aisladas, como, por ejemplo, lentigos solares o arrugas superficiales. Actualmente, es frecuente encontrar lesiones cutáneas mixtas que incluyen alteraciones pigmentarias, vasculares y de textura en las mismas áreas anatómicas, particularmente en zonas fotoexpuestas como cara, cuello y escote.
En este nuevo contexto, la piel de los pacientes se presenta, además, más reactiva y sensible. Normalmente, este cambio está asociado al uso generalizado (y muchas veces inadecuado) de dermocosmética con principios activos potentes, como retinoides, antioxidantes o péptidos, sin supervisión médica. Esta realidad exige una aproximación terapéutica más precisa, individualizada y tecnológicamente apoyada.
El uso indiscriminado y sin diagnóstico dermatológico de derivados de la vitamina A (retinol, tretinoína), la vitamina C, niacinamida, ácido glicólico, péptidos y otros compuestos bioactivos ha propiciado la aparición de nuevas problemáticas.
Muchos pacientes, particularmente mujeres jóvenes y de mediana edad, presentan hoy un fenotipo cutáneo caracterizado por hipersensibilidad, disbiosis del microbioma cutáneo, eritema persistente o brotes de dermatitis. Esta transformación complica el abordaje del tratamiento, ya que las pieles que antes eran resistentes y con buena tolerancia ahora muestran una respuesta más reactiva, incluso ante tratamientos mínimamente invasivos. Por este motivo, el enfoque del fotorrejuvenecimiento debe contemplar no solo la corrección del daño visible, sino también la restauración del equilibrio cutáneo y la prevención de efectos adversos en pieles alteradas.
La importancia del diagnóstico
El primer paso esencial antes de iniciar cualquier protocolo de fotorrejuvenecimiento es una evaluación médica rigurosa. La historia clínica del paciente debe indagar sobre antecedentes dermatológicos, hábitos dermocosméticos, exposición solar, tratamientos previos y sintomatología de paciente, como ardor, picor o reactividad.
Si además de realizar esta valoración clínica visual incorporamos dispositivos de análisis de piel basados en la imagen, tanto en 2D como en 3D, podremos obtener un diagnóstico personalizado exhaustivo por paciente. Este tipo de sistemas nos permiten obtener una representación objetiva, cuantificable y reproducible de diversos parámetros cutáneos como, por ejemplo:
> Pigmentación superficial y profunda: lentigos solares, hiperpigmentaciones posinflamatorias.
> Lesiones vasculares: telangiectasias, eritema difuso, cuperosis.
> Textura y poros: alteraciones de la rugosidad y visibilidad folicular.
> Arrugas estáticas y dinámicas: profundidad y extensión.
> Porfirinas: indicativas de disbiosis microbiológica o acné subclínico.
Estas tecnologías se han convertido en herramientas fundamentales para establecer un diagnóstico preciso, planificar un protocolo individualizado y realizar un seguimiento objetivo del tratamiento. A día de hoy, en Instituto Médico Miramar, contamos en consulta con este tipo de aparatología de diagnóstico, y es lo que realmente marca la diferencia entre acudir a un centro u otro.
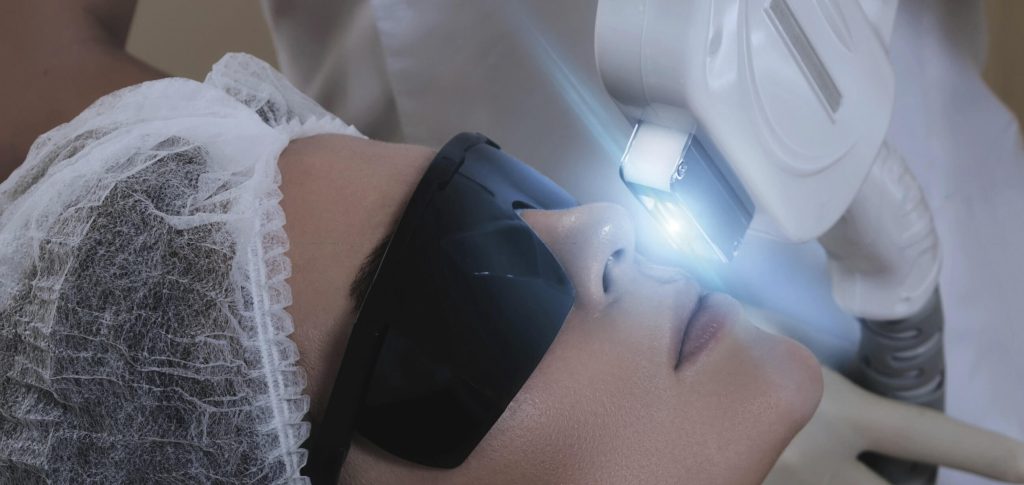
Elección del tratamiento
Una vez definido el tipo de fotodaño y las características individuales de la piel se procede a la selección del tratamiento más adecuado. En este sentido, los sistemas lumínicos son fundamentales para poder llevar a cabo tratamientos de fotorrejuvenecimiento de la piel.
IPL (luz pulsada intensa)
La IPL es una fuente de luz policromática no coherente con un amplio espectro (generalmente entre 500 y 1200 nm). Mediante el uso de filtros de corte, permite seleccionar longitudes de onda específicas para tratar diferentes cromóforos (melanina, hemoglobina) con alta versatilidad.
Es especialmente útil en pacientes con lentigos solares, eritema difuso y pieles con textura apagada. La energía lumínica genera fototermólisis selectiva, mejorando progresivamente la pigmentación, las lesiones vasculares superficiales y estimulando la neocolagénesis.
En la práctica diaria, cuando hay más componente pigmentario, la combinación de 570 nm y DYE-VL es mejor, al igual que cuando hay mayor componente vascular combinar 540 nm con el DYE-VL o DYE -SVL en la misma sesión da mejor resultado.
Láser Q-Switched
Este tipo de láser emite pulsos ultracortos (nanosegundos y picosegundos) con alta energía y efecto fotoacústico, ideal para fragmentar pigmentos dérmicos profundos, como tatuajes o hiperpigmentaciones resistentes. Los láseres Q-Switched de Nd:YAG a 1064 nm son seguros en fototipos elevados y permiten el tratamiento de melasma o lentigos dérmicos con bajo riesgo de rebote.
Láser vascular (KTP, Nd:YAG 532 nm o 1064 nm)
Las lesiones vasculares más profundas, como telangiectasias resistentes, angiomas o eritemas persistentes requieren dispositivos específicamente diseñados para coagular la hemoglobina. El láser KTP (532 nm) es eficaz para vasos pequeños y superficiales, mientras que el Nd:YAG (1064 nm) penetra más profundamente, siendo más adecuado para vasos de mayor calibre.
Láser Erbio:YAG (2940 nm)
El Erbio:YAG tiene una altísima afinidad por el agua y actúa realizando un resurfacing superficial, con mínima difusión térmica. Es ideal para mejorar la textura, reducir arrugas finas, cerrar poros y homogenizar el tono cutáneo. Sus protocolos pueden ser ablativos o fraccionados, según la tolerancia y necesidades del paciente. Los ablativos se realizan para eliminar lesiones benignas del tipo queratosis, siringomas, xantelasmas, etc.
Protocolo individualizado
El diseño de un plan terapéutico eficaz debe contemplar:
- Tipo y localización de las lesiones
- Fototipo cutáneo y susceptibilidad a la hiperpigmentación posinflamatoria
- Tolerancia de la piel
- Expectativas del paciente y tiempos de recuperación
En muchos casos se requiere la combinación secuencial o simultánea de varias tecnologías, respetando los tiempos de regeneración tisular. Por ejemplo, un protocolo típico podría iniciar con IPL para lesiones pigmentarias, seguido de láser vascular en la segunda sesión, y finalizar con un resurfacing suave con Erbio:YAG.
Asimismo, es indispensable acompañar cada sesión con pautas dermocosméticas orientadas a:
- Preparar la piel antes del procedimiento (uso de antioxidantes, despigmentantes)
- Favorecer la reparación postratamiento (epitelizantes, péptidos)
- Mantener los resultados a largo plazo (retinoides, filtros solares de amplio espectro)
El segundo pilar terapéutico
El éxito de cualquier tratamiento de rejuvenecimiento no depende únicamente de la intervención en consulta: el abordaje domiciliario representa un eje fundamental en la obtención y mantenimiento de los resultados.
Durante la fase de recuperación cutánea se recomienda evitar el uso de exfoliantes químicos, retinoides o ácidos, y priorizar formulaciones regeneradoras como:
- Pantenol, madecassoside, ácido hialurónico de bajo peso molecular
- Niacinamida y resveratrol en concentraciones bajas
- Protector solar SPF 50+ de amplio espectro, con filtros minerales en pieles reactivas
Una vez estabilizada la barrera cutánea pueden reintroducirse de forma progresiva los activos transformadores (vitamina C, AHA, retinoides), siempre bajo indicación médica.
Prolongando los resultados
El fotoenvejecimiento es un proceso continuo. Por ello, una vez alcanzado el objetivo inicial, es recomendable
establecer un protocolo de mantenimiento que incluya sesiones periódicas (cada 6 a 12 meses) de tratamientos lumínicos de baja intensidad o peelings suaves.
Este enfoque preventivo permite mantener los resultados, minimizar el avance del daño solar acumulado y adaptar los tratamientos a los nuevos cambios que presente la piel del paciente. Además, es útil actualizar el diagnóstico por imagen de forma anual para detectar precozmente nuevas alteraciones pigmentarias o vasculares.
Como conclusión, el fotorejuvenecimiento ha dejado de ser un tratamiento estandarizado para convertirse en una terapia altamente personalizada. La aparición de nuevas necesidades clínicas, como las pieles reactivas por uso indebido de dermocosmética, y la coexistencia de lesiones mixtas requieren un abordaje multidisciplinario basado en el diagnóstico instrumental y la combinación de tecnologías lumínicas avanzadas.
La sinergia entre el tratamiento en consulta, el cuidado domiciliario y el mantenimiento periódico garantiza resultados eficaces, seguros y duraderos. En la medicina estética contemporánea, el éxito radica no solo en el tratamiento, sino en el conocimiento profundo de la piel y sus constantes cambios.

Dra. Sandra Martín
Médico estético
Licenciada en Medicina y Cirugía por la Universidad de Barcelona y especialista en Hidrología Médica y Balneoterapia por la Universidad Complutense de Madrid, con una sólida formación de posgrado y acreditación como médico estético, la Dra. Martín ha desarrollado una carrera centrada en la aplicación de procedimientos mínimamente invasivos con base científica.
Desde 2006 forma parte del Instituto Médico Miramar, en Málaga, donde se especializa en tratamientos avanzados de medicina estética facial y corporal, incluyendo el uso de toxina botulínica, rellenos dérmicos, radiofrecuencia, ultrasonidos y técnicas láser. Además, ha sido formadora de otros profesionales en el uso de tecnologías médico-estéticas.
Comprometida con la formación continua, la Dra. Martín asiste regularmente a congresos nacionales e internacionales, y ha intervenido como ponente en foros especializados. Su enfoque clínico combina rigor científico con una visión integral del paciente, apostando por resultados naturales, armónicos y sostenibles en el tiempo.













Deja una respuesta