Hace ya tres años, la Dra. Ana Torres escribió para la revista EME un artículo sobre el lipedema, “La grasa que duele”. El pasado junio, el mes de la concienciación sobre esta enfermedad, nos pusimos en contacto con la doctora para saber en qué estado se encuentra esta cuestión. ¿Qué sabemos ahora sobre el lipedema?, ¿en qué se ha avanzado y qué se ha descubierto? La experta nos lo resume en diez claves.
Por la Dra. Ana Torres Maczassek
El lipedema es una enfermedad o condición que conlleva un incremento del tejido adiposo subcutáneo, con edema, que además es doloroso en la mayoría de los casos y que afecta sobre todo a mujeres.
El lipedema en 10 claves
① Por qué aparece
Las causas de esta enfermedad son múltiples: se habla de factores genéticos y hormonales. El gen que causa el lipedema es el AKR1C1, pero probablemente hay más genes implicados que, por el momento, se desconocen. La expresión genética de esta enfermedad variará en cada persona según el grado de inflamación, tipo de piel, dieta, ejercicio y otros factores que se hallan actualmente en estudio.
② Cómo se mide
Hay dos clasificaciones utilizadas para valorar el lipedema: la escala de Schmeller & Meier-Vollearth (clasifica la enfermedad en estadios del 1 al 3) y la clasificación de Shingale (grado según las áreas afectadas). Estas clasificaciones son limitadas, ya que no incluyen escalas de dolor, BMI ni grado de reducción de la movilidad.
③ Cómo se siente
Los síntomas más frecuentes son edema, dolor, pesadez, hormigueo en las piernas e incapacidad en diferentes grados. El síntoma de dolor no siempre está relacionado con el estadio del lipedema (escala Schmeller & Meier-Vollrath); es decir, tenemos muy frecuentemente pacientes que no tienen un estadio de lipedema alto, digamos estadio I, que presentan mucho más dolor que pacientes en estadio III. Probablemente estas diferencias se deben al grado de inflamación del tejido que pueda tener la paciente.
Los episodios de inflamación llevan, a la larga, mayor grado de fibrosis. La fibrosis del tejido inflamado y la compresión del tejido lipedematoso sobre estructuras como la vena safena y el nervio safeno son la que mayoritariamente causan el dolor. La desproporción en el crecimiento de la grasa de las extremidades, con el dolor, pesadez y otros síntomas, puede conducir al paciente a un abandono del deporte y provocarle insatisfacción personal, complejos e incluso depresión.
④ Conocer la enfermedad
Parece que uno de los principales problemas a los que se enfrentan las mujeres que padecen esta enfermedad es el diagnóstico, tanto por el hecho de que no hay pruebas específicas como por el hecho de que puede confundirse con otras patologías; y, sobre todo, por el desconocimiento de la enfermedad que aún existe entre los médicos. Un estudio realizado en Irlanda reveló que un 46 % de los médicos de atención primaria no conocían y no sabían diagnosticar la enfermedad de lipedema.
Según un estudio realizado en Irlanda, el 46 % de los médicos de atención primaria no conocen y no saben diagnosticar la enfermedad de lipedema
⑤ Presentación clínica
El diagnóstico es básicamente clínico y siempre debería hacerlo un especialista en flebología o cirugía vascular porque son ellos, en general, quienes saben descartar mediante eco-doppler, ecografía y linfogammagrafía las patologías que marcan el diagnóstico diferencial. Wold et al proponen diferentes criterios para el diagnóstico del lipedema:
- Mujer entre los 10 y 30 años
- Presentación bilateral y simétrica
- Pies no afectos
- Edema
- Dolor
- Hematomas
- Afectación de caderas, muslos y piernas
- Desproporción entre el tren superior e inferior
Su presentación es columelar o lobular, en función del tipo de grasa o piel.
El 30 % de las pacientes tienen afectación de los brazos. El diagnóstico precoz es fundamental, y es que, según estudios recientes, lo más importante es evitar la obesidad temprana, porque esta hará que el paciente entre en un círculo vicioso que será difícil de romper. Para llevarlo a cabo se realizará una historia clínica detallada, se debe hacer una eco-doppler y, si se sospecha de problemas linfáticos, será necesario hacer una linfogammagrafía. Otras pruebas pertinentes pueden ser el verde de indocianina.
En cuanto al diagnóstico diferencial, se sabe que el 80 % de pacientes con lipedema sufren obesidad o sobrepeso. Pueden presentar asimismo enfermedad de Dercum, enfermedad de Madelung, linfedema e insuficiencia venosa.
⑥ Tratamiento, 1ª parte
El tratamiento conservador se basa en 4 pilares: dieta antiinflamatoria, ejercicio diario de cardio y de tonificación, medias de compresión y drenajes linfáticos. Si todas estas medidas no son suficientes podemos indicar una cirugía a la paciente, siempre que haya cambiado los hábitos y su IMD no sea mayor de 30.

⑦ Tratamiento, 2ª parte
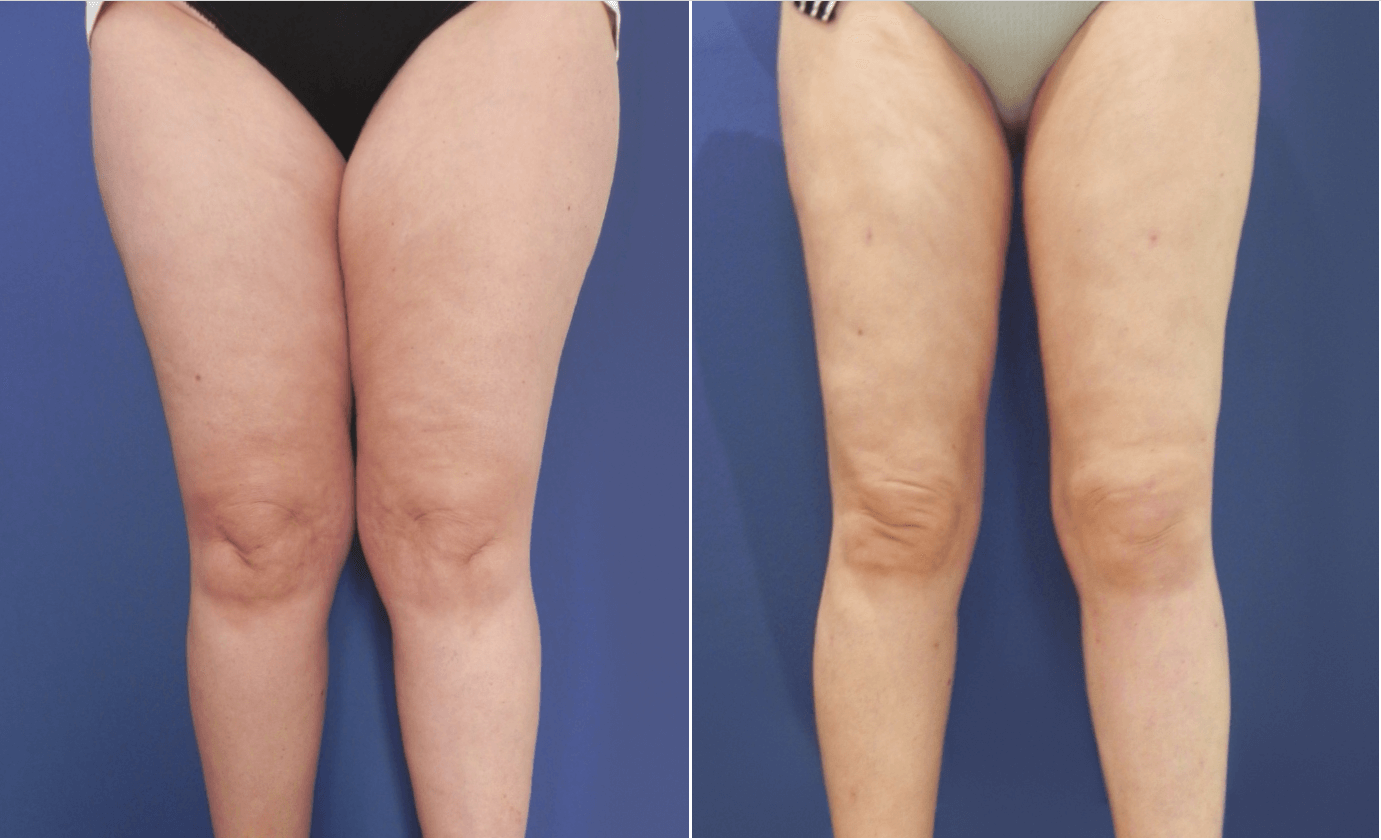
En cuanto a la cirugía, hay diversas técnicas, pero básicamente lo que se busca es hacer una liposucción no agresiva con preservación máxima de los linfáticos. Ya sea con técnicas como el Water-Assisted Liposuction (WAL), lipoescultura de alta definición (PAL) o liposucción tumescente. Recientemente han aparecido grupos quirúrgicos que utilizan el sistema Vasser.
Cada cirujano tendrá sus protocolos quirúrgicos, pero la seguridad es muy importante, ya que no debemos extraer más del 8-10 % del peso corporal de la paciente, y esta tiene que estar en condiciones óptimas (analítica, historia clínica) para la cirugía. Es importante utilizar aquellas técnicas quirúrgicas que reduzcan el sangrado intraoperatorio.
⑧ Preoperatorio
La preparación de la paciente antes de la cirugía es clave. Una vez establecidos los hábitos de ejercicio y dieta recomendamos llevar las medias de compresión durante 2-4 semanas (dependiendo del estadio) antes de la cirugía y realizar unos drenajes linfáticos (2 o 3 sesiones) antes de la intervención.
⑨ Posoperatorio
El posoperatorio requerirá unas semanas de nuestra atención; la paciente necesitará drenajes linfáticos (aproximadamente de 10 a 15 sesiones, que podrán ser tipo Vodder o Godoy) o radiofrecuencia Indiba. Esta tecnología nos ayuda a reducir los hematomas posoperatorios y el edema, y a restituir los tejidos dañados por la cirugía. Además, alternaremos el uso de las medias de compresión y faja. Junto a la movilización temprana, ejercicio y cuidados, se trata de todo un protocolo que hay que asegurarse de seguir.
➉ Experiencia WAL
En nuestra clínica, el Sistema WAL es la cirugía de elección. Esta permite hacer todas las liposucciones con, además, ventajas como:
- Reducción del tiempo quirúrgico
- Mejor disección del tejido sin hacer fuerza
- Control del líquido infiltrado y de la grasa extraída
- Rápida recuperación
- Menor daño del sistema linfático
- Se puede infiltrar anestesia durante o tras la liposucción (kg de peso x 7- 15 mg/200)
Utilizamos 2 máquinas WAL en cada cirugía. Se emplean cánulas de 3,5-3,8 G en piernas; en muslos podemos usar de 3,8-4,2 G, excepto en rodillas. La técnica empleada es en abanico, con trazos longitudinales y girando la cánula para que el líquido infiltrado vaya repartiéndose como una escultura. ¿Qué hemos aprendido en cuanto a la técnica? Que las rodillas y la zona subglútea son zonas problemáticas, así como que el uso de BodyTite en trocánteres y subglúteo es beneficioso. En cuanto a las complicaciones, de los 110 pacientes tratados, 5 han presentado seromas no graves, 2 epidermolisis localizadas y 1 ha requerido transfusión.
Gracias a ellas, avanzamos
Afortunadamente, cada vez más son los médicos que conocen la patología del lipedema, pero han sido las pacientes afectadas las verdaderas protagonistas del avance en la información sobre esta enfermedad. Es por este motivo por lo que quisimos invitarlas a nuestro primer y segundo Simposio sobre Lipedema, realizados en 2020 y 2022 en Barcelona.
El lipedema awareness o concienciación sobre el lipedema ha sido un trabajo de muchas pacientes afectadas que, principalmente a través de las redes sociales, han realizado una auténtica revolución; informando, reclamando y, sobre todo, empoderando a otras mujeres con esta enfermedad. Muchas de ellas se sentían ninguneadas por el sistema sanitario actual, pero lo más importante es que les faltaba información sobre qué hacer respecto a la dieta, el ejercicio o las medias de compresión, y mucho apoyo psicológico.
En este sentido, la actriz Itziar Castro ha sido una de las personas más influyentes a la hora de informar sobre su condición como enferma de lipedema, utilizando las redes sociales como Twitter o Instagram para mandar sus mensajes personales y divulgativos sobre la enfermedad. En su libro Con el corazón por delante, su poesía preciosa nos invita a reflexionar sobre el amor y el desamor.
Las redes sociales nos han abierto un mundo que resulta ya imparable. Podemos encontrar en ellas consejos para tener una mejor alimentación, los últimos conocimientos sobre la dieta antiinflamatoria, como los que comparten la doctora Gabriela Pocovi en su cuenta @nutrigaby, o el Dr. Lipp (@drlippnutrition), o simplemente buenas recetas para no creer que la dieta antiinflamatoria puede ser aburrida como, por ejemplo, las de la cuenta @mi_dieta _con _lipedema.
También son de inestimable ayuda los consejos sobre ejercicios de tonificación que nos ofrece Instagram de diferentes pacientes que realizan tratamientos conservadores o que se han operado. El mundo del lipedema está en auge; esto es imparable.
Por eso, desde el Instituto Dra. Ana Torres hemos creado la Unidad de Lipedema Barcelona, porque no se trata solo de operar, queremos acompañar y ayudar a todas aquellas pacientes que vienen a nuestra consulta buscando un diagnóstico y una solución a su enfermedad.

Dra. Ana Torres Maczassek
Cirujana plástica, reconstructiva y estética
En su currículum destacan sus ocho años de formación en Alemania y una estancia de medio año en los EE.UU. (Clínicas Sloan-Ketering de Nueva York y M.D Anderson de Houston), además de diversos stages para aprender nuevas técnicas de Cirugía Estética.
En la actualidad realiza intervenciones quirúrgicas en el Centro Médico Teknon, además de atender su propia consulta de Cirugía Plástica, Reparadora y Estética en el centro de Barcelona.










Hola quiero información sobre lipodema
Y saber si estáis en Barcelona